Urticaria is a condition characterized by the development of wheals (hives), angioedema or both
Definição
- Urticaria is a condition characterized by the development of wheals (hives), angioedema or both
- Wheal → dermal edema
- Transient, pruritic, erythematous and edematous papules and plaques
- May have figurate configuration
- A sharply circumscribed superficial central swelling of variable size and shape, almost invariably surrounded by reflex erythema,
- An itching or sometimes burning sensation,
- A fleeting nature, with the skin returning to its normal appearance, usually within 30 min to 24 h.
- Fenômeno da derme superficial - não tem descamação
- Angioedema → hypodermal edema
- A sudden, pronounced erythematous or skin-colored deep swelling deeper in the lower dermis and subcutis or mucous membranes
- May affect orophaynx and bowel in hereditary angioedema
- Tingling, burning, tightness, and sometimes pain rather than itch,
- A resolution slower than that of wheals (can take up to 72 h).
Epidemiologia
- Afeta 20% da população
- Ocorre em todo o espectro de idades
- Às vezes é possível identificar um trigger tal como comida, medicamento, picada de inseto ou infeção
- Mais de ⅔ dos casos são auto limitados
Fisiopatologia
- Reaction mediated by activated mast cells and basophils in superficial dermis
- Estímulos para desgranulação de mastócitos:
- Estímulos imunológicos
- 2 IgE crosslinking com alergénio - mecanismo alérgico
- Anticorpo Anti-IgE ou Anticorpo anti FcERI (recetor da IgE) - mecanismo autoimune
- Imunocomplexos - mecanismo vasculítico
- C5a anafilatoxina - mecanismo dependente do complemente (C1 esterase inhibitor deficiency)
- Estímulos não imunológicos
- Substância P e outros neuropeptídeos libertados por terminações nervosas, por isso o stress pode agravar a urticária
- Ativam o recetor Mas-related G protein coupled receptor X2 (MRGPRX2)
- “A Chohort Study of the relationship between anger and chronic spontaneous urticaria” Ali Altinoz et al: Neste estudo, a raiva teve associação com urticária crónica espontânea. A maioria da amostra eram mulheres (mulheres têm maior prevalência de urticária que os homens) e a maioria era casada
- Agentes que degranulam diretamente os mastócitos
- Codeína
- Catterpillar or processionary
- AINEs
- Stem cell factor
- When activated release histamine, vasodilators and other mediators
- Histamine (key driver)
- Causes vasodilatation and plasma extravasation as well as cell recruitment to urticarial lesions
- Proteases ex tryptase (pode-se dosear no choque anafilático e nas mastocitoses)
- Heparin
- Cytokines
- Platelet activating factor
- Leukotrienes C4, D4 e E4
- Prostaglandin D2

Etiologia
- Comida
- Em crianças: produtos com leite, ovo, amendoim, trigo, soja
- Em adultos: nozes, amendoins, marisco
- Corante alimentar amarelo urucum (annatto)
- Corante alimentar vermelho carmim
- Contacto com frutas cruas ou vegetais, saliva animar, certos detergentes e perfumes
- Infeções virais ou bacterianas, especialmente em crianças
- Micoplasma
- Adenovirus, enterovirus, rotavirus, virus sincicial respiratório, Epstein-Barr, CMV
- Infecções parasitárias ou fúngicas
- Blastocystis hominis, plasmodium falciparum e anisakis simplex
- Medicações (especialmente antibióticos)
- Picadas de inseto (abelhas, vespas, formigas de fogo importadas)
- Produtos de látex
- Reatividade cruzada com maracujá, banana, abacate, castanha, kiwi
- Ativadores diretos dos mastócitos - mnemónica “PROMS” - são reações mais frequentes mas menos graves, dose dependente, pode surgir na primeira toma inicial do fármaco, sem IgE específica
- Polymyxin B
- Radiocontrast media
- Opiates - codeina, morphina, meperidine
- Muscle relaxants
- Salicylates
- Other:
- NSAIDS (kids)
- Vancomycin (“red man syndrome”que é como uma urticária generalizada porque atua no recetor MRGPRX2 dos mastocitos)
- Dextran (in IVs and eye drops)
- Neuromuscular blocking agens (D-tubocurarine)
- Stinging nettle (urtiga)
- Caterpillars and jellyfish
- Sympahomimetics (amphetamine, ephedrine, phenylephrine)
- Tomatoes and strawberries
Apresentação Clínica
- Prurido
- Sensação de queimadura (++ na urticária) - histamina e aumento da permeabilidade com calor local
- Eritematoso com central pallor
- Fenómeno dérmico - se envolvimento da epiderme pensar em eczema
- Placas ovais, redondas ou irregulares
- Efémeros - placas “movem-se” para diferentes localizações em minutos ou horas
- < 24h
- Importante para distinguir urticária de doenças urticarianas (ex. vasculite urticariana, penfigoide bolhoso, etc.)
- Typically leaves no post inflammatory pigmentation alteration or scarring
- Other than from scratching
- Por motivos desconhecidos, doentes com urticária raramente têm escoriações
Differential diagnosis
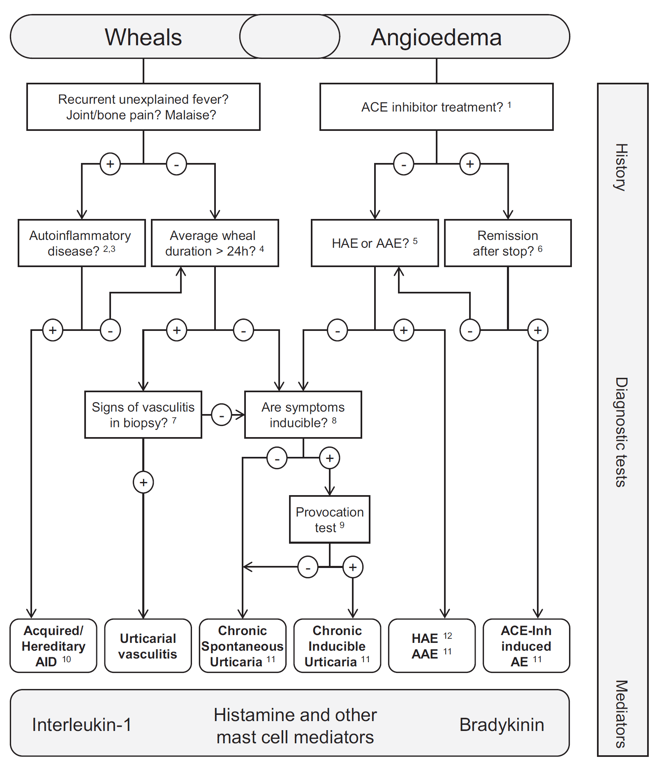
- Urticária pode ser um sintoma de anafilaxia
- Procurar envolvimento de outros sistemas
- Hemodinamico (taquicardia, hipotensão)
- Respiratório (tosse, dispneia, sibilos)
- Gastrointestinal (dor abdominal, nausea, vomitos, diarreia)
- Lesões de urticária que não são efémeras (duram >24h)
- vasculite urticariana hipocomplementémica
- Neutrophilic Urticarial Dermatitis
- “Neutrophilic Urticarial Dermatitis” → transient urticarial papules demonstrating perivascular and interstitial infiltrates of neutrophils within the dermis
- Associated with Autoinflammatory Syndromes and Schnitzler Syndrome
- Urticarial pemphigoid
- Pre bullous stage of bullous pemphigoid
- Fase urticariana de penfigóide bolhoso
- Urticaria pigmentosa
- Maculopapular cutaneous mastocytosis
- Indolent systemic mastocytosis with involvement of the skin
- Reações medicamentosas urticarianas (antibióticos) e outras reações medicamentosas
- Papular urticaria
- Picadas de insetos
- Well’s syndrome (granulomatous dermatitis with eosinophilia/eosinophilic cellulitis)
- Acute eyelid contact dermatitis (versus angioedema)
- Urticaria multiforme
- In young children, urticaria may develop a dusky center (urticaria multiforme) and be confused with Erythema multiforme
- Polymorphic eruption of pregnancy
- Atopic dermatitis
- Mast cell activation syndrome (MCAS)
- Bradykinin-mediated angioedema (eg, HAE)
- Exercise-induced anaphylaxis
- Vasculitis
- SLE
- Morbilliform drug eruptions
- Erysipelas
- Cellulitis
- Contact dermatitis
- Dermatitis herpetiformis
- Photodermatitis
- Pseudolymphoma
- Jessner?
- PMLE?
- Angioedema sem urticária
- Bradykinin-mediated angioedema
- Hereditary angioedema
- Acquired C1 inhibitor deficiency (acquired angioedema)
- Induzido por medicação: NSAIDs, ACEis
- Pruritus: Itch without a rash
- Xerosis
- Uremia
- Cholestasis
- Malignancy
- Non-hodgkins lymphoma
- Polycythemia vera
- Thyrotoxicosis
- Multiple sclerosis (dysesthesias)
- Iron deficiency anemia
- Diabetes (autonomic dysfunction)
- Medications
- Psychiatric illness
Classificação de Urticária
Urticária aguda: episódios agudos <6 semanas, maior probabilidade de ter trigger identificável
- Episódios agudos <6 semanas
- Maior probabilidade de ter trigger identificável
- Mnemónica “infeção, medicação, comida” “bugs, drugs and food” (mas comida é raro)
- Idiopatico (em >50% não sabemos)
- Infeção, principalmente respiratória superior (40%, a maioria)
- Medicação (9%)
- Comida (1%, quase nenhum)
- Veneno
- Latex
- Contacto
- Pode se classificar pela Localização em urticária de contacto (pode depois generalizar) ou generalizada (produto oral ou iv)
- >10% das pessoas tem um episódio na vida
- 20 a 45% dos doentes progride para urticária crónica.
- Se se tornar recorrente ou crónico é que se estuda
- Excluir anafilaxia se tempo de evolução <3 dias
- Urticaria raramente progride para anafilaxia. Mas no início não sabemos.
- Tratamento
- Anti-histamínico
Urticária crónica: episódios duram >6 semanas, pelo menos 2x/semana se não tratado, menor probabilidade de identificar trigger
- Definição
- Episódios duram >6 semanas
- Etiologia
- Menor probabilidade de identificar trigger
- ~70% sem etiologia conhecida
- Quanto maior a duração menor a probabilidade de encontrar a causa
- 25% urticária crónica indutível
- 75% urticária crónica espontânea
- 45% idiopática
- 20% autoimune
- 5% pseudo alérgica
- 5% relacionada com infecção
- Urticária crónica pode associar-se a angioedema sem risco de Anafilaxia
- Prognóstico:
- 50% dos doentes a urticária acaba ao fim de 1 ano
- 20% continuam a ter episódios durante mais de 10 anos (não necessariamente contínuos)
Urticária Crónica Indutível (AKA Física)
- Definição
- Reprodutível por fatores ambientais
- Estímulos físicos (em vez de imunológicos)
- Epidemiologia
- Subtipo de urticária crónica: 20-30%
- Mais frequentemente em adultos jovens
- Apresentação clínica
- *Distinguishing feature** attacks are brief, lasting only 30-60 mins versus few hours to days for typical urticaria
- Exception: pressure urticaria, swelling lasts hours (ex. mochila nas costas)
- Episodic and often limited to areas of inciting stimulus
- Unresponsive to corticosteroids
- Prognóstico
- Less likely to spontaneously resolve
- Subtipos
- Por estímulos mecânicos
- Prova de provocação: stroking the skin firmly
- May have vulvar swelling during sexual intercourse
- Dermatographism misnomers
- “Red Dermographism”
- Response to rubbing, not stroking, the skin
- “White Dermographism”
- Blanching response seen in patients with atopic dermatitis
- Not a form of urticaria
- “Black Dermatographism”
- Black line associated with metal contact
- Sinal de Darier
- Resposta localizada dermográfica após esfregar a pele numa mastocitose
- Dermatografismo, aplicação de pressão na pele
- Aplicar 2,5kg de peso na coxa ou dorso durante 20 minutos resulta em urticária palpável durante 30 minutos a 8h
- Sintomas típicos
- Lesões na alça do soutien
- Na cintura pelo cinto
- Nas mãos quando leva os sacos das compras
- Nos pés pelas meias apertadas ou sapatos
- Nos genitais depois de sexual intercourse
- Pode ter dor
- Habitualmente mais ao fim do dia porque é retardada
- Dá falsos positivos no prick test por causa da picada
- É a que mais se associa a urticária crónica espontânea e quando está associada é a última a desaparecer. As outras indutíveis não se associam a urticária crónica espontânea, mas a urticária espontânea agrava com o calor.
- Prova de provocação: vortex for 4 min
- Por mudanças de temperatura
- Teste de provocação: tubo de água a 44C
- Distinguir de urticária colinérgica e aquagénica: sintomas acontecem com água quente mas também com o calor de um aquecedor
- Por suor ou stress
- Acontece quando sobe a temperatura do corpo e começamos a suar
- Fatores precipitantes
- Exercício
- Exercise induced anaphylaxis: severe exercise induced urticaria may sometimes progress to anaphylaxis
- Banho quente
- Stress emocional súbito
- Comer comida picante
- Entrar num quarto frio ou quente
- Beber álcool
- Prova de provocação: exercício em sala quente durante 15-20 minutos ou imersão da perna num banho de 42
- Lesões urticária envolvidas por pele branca de vasoconstrição em vez de eritema como na urticária colinérgica
- Prova de provocação: water compress durante 20 minutos
- DDx:
- Policitemia vera? - se suspeita pedir hematologia
- Prurido aquagénico se não tiver lesões
- Tratamento:
- Anti-histamínicos (mais comum não responder)
- Gabapentina ou pregabalina
- Xeratop da Avene
- Em urticária solar ou eczemas fotoinduzidos pode se fazer fototestes (com doses crescentes de radiação ultravioleta)
- Prova de provocação: specific wavelength of light exposure
- Responde bem a hidroxicloroquina (tudo o que é solar responde bem à hidroxicloroquina)
- DDx:
- 30-60 minutos depois da exposição (importante para distinguir com dermatite de contacto que necessita de > 24h no primeiro contacto)
- Causa de dermatoses ocupacionais e dermatose a plantas
- Não imunológica - mastócitos sem sensibilização prévia
- Plantas (urtigas)
- Animais (lagarta) - Pine and oak caterpillar or processionaria - e uma larva que liberta thaumetopeina que induz desgranulacao dos mastocitos (prof Margarida)
- Medusa
- Medicação (DMSO?, bacitracina)
- Cobalto
- Cloro
- Ácido benzoico
- Cinnamic aldehyde
- Cinnamic acid
- Sorbic acid
- Imunológica - IgE mediada
- Latex, bacitracina, batatas, maçã, henna
- Diagnóstico: história clínica, teste de provocação, prick test, RAST for immunologic contact urticaria
- Prova de provocação: sand bag test: 15lb weight for 15 min
Symptomatic dermographism (formerly called urticaria factitia or dermographic urticaria)
Urticária Retardada à Pressão/Delayed pressure urticaria
Angioedema Vibratório
Cold urticaria - also called cold contact urticaria (primary vs. secundary)
Urticária ao Calor / Heat urticaria (also called heat contact urticaria)
Urticária Colinérgica
Urticária adrenérgica
Urticária Aquagénica
Urticária Solar
Urticária de contacto
Urticária Crónica Espontânea (UCE)
- A urticária crónica espontânea raramente se associa a urticárias indutíveis, exceto a de pressão retardada e essa quando se associa é a última a desaparecer. É normal a urticária crónica espontânea agravar com o calor
- Classificação
- IgE mediated
- Earlier CSU onset
- Atopic comorbidities
- Poor response to anti-H1
- MCDTs
- High or normal serum IgE
- IgE anti-TPO
- Anti-IL24 (80%)
- Anti-tissue factor
- Anti-ds-DNA
- Anti-transglutaminase
- Positive prick with TPO in CSU / transfer serum
- Due to mast cell–activating autoantibodies
- MCDTs:
- anti TPO IgG
- Positive basophil activation test
- Postive autologous skin serum test
- Tem mais IgG e menos IgE e por isso não responde tão bem ao omalizumab e responde melhor a ciclosporina
Type I autoallergy
Type IIb autoimmunity
Anamnese e Exame Físico
- Onset: timing of symptoms with any change in medication or other exposures
- Frequency, duraton, severity, and localization of wheals and itching
- Dependence of symptoms on the time of day, day of the week, season, menstrual cycle, or other pattern
- Known precipitating factors of urticaria: physical stimuli, exertion, stress, food, medications
- NSAIDs (trocar para paracetamol e/ou COX-2 inhibitors)
- Relation of urticaria to occupation and leisure activities
- Associated angioedema, systemic manifestations (headache, joint pain, gastrointestinal symptoms, etc.
- Known allergies, intolerances, infections, systemic illnesses or other possible causes
- Family history of urticaria and atopy
- Degree of impairment of quality of life
- Response to prior treatment
- General physical examination
- Pedir ao doente para fazer um diário onde regista os episódios e qualquer exposição não usual antes dos episódios
- O doente tem fotografias?
- História familiar: HLA-DR4, HLA-DRB4, HLA-DQ8
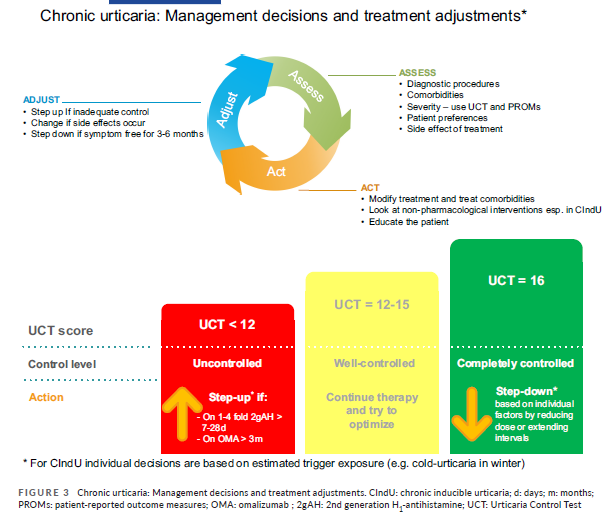
Scores de gravidade
- Existem apps que permitem que o doente avalie o score de gravidade online
- UCT: urticária control test
- UCT 16 - completamente controlado - fazer step down
- UCT 12-15 - bem controlado - manter
- UCT <12 - fazer step up
- DLQI
- UAS7: urticária activity score 7 - dar ao doente para levar para casa
- 0-6 controlada
- 7-15 leve
- >15 grave
- Angioedema activity score (AAS)
- CU quality of life questionnaire (CU-Q2oL)
- Angioedema quality of life questionnaire (AE-QoL)
- Angioedema control test (AECT)
Exames complementares
- Diagnóstico clínico
- Objetivo dos exames:
- Rule out systemic disease
- Identification of a cause, trigger or exacerbating factor
- Based on the history design a personal exploratory program
- Recomendados na urticária crónica espontânea, mas não na crónica indutível
- Básico:
- Novas guidelines só pede hemograma, PCR/VS, IgE, anti-TPO
- Hemograma
- Bioquímica
- ANAs
- Auto-imunidade da tiroide (TSH, T4l, TPO, anti-tiroglobulina?)
- Avaliar gravidade: Complemento (CH50, C3, C4, C5), D-dímeros, PCR
- CH50, also known as Total Complement Activity, is a blood test that measures the overall activity of the complement system, which is a group of proteins in the blood that help the immune system fight off infections and remove damaged cells. The CH50 test evaluates the function of the complement system by measuring the ability of a person's serum (the liquid part of blood) to destroy foreign cells that have been coated with antibodies.
- IgE (omalizumab?)
- Outros potenciais:
- Hepatite B
- Urina
- Fezes - parasitoses intestinais
- Eletroforese/proteinograma
- Imunofixacao
- Complemento
- Complemento: CH50, C3, C4, C5, C1q
- Via clássica: C1->C4->C3
- Via alternativa: C3 (ex. glomerulonefrite pos streptocócica)
- C4 baixo e C3 normal no angioedema por C1 esterase inhibitor deficiency
- Exceto no angioedema hereditário tipo III
- CH50, also known as Total Complement Activity, is a blood test that measures the overall activity of the complement system
- C1q baixo no angioedema adquirido, mas normal no angioedema hereditário
- C1 is a complex of three proteins: C1q, C1r, and C1s
- in acquired angioedema (AAE), autoantibodies are produced that target and bind to C1 inhibitor, which leads to the consumption of C1 inhibitor, as well as other complement components, including C1q
- the reason why C1q levels are typically normal in HAE is that the deficiency or dysfunction in HAE is specific to C1 inhibitor
- C1q baixo na vasculite urticariana
- É útil para monitorizar a doença
- C5 pode ser útil para monitorizar atividade de urticária
- Skin tests
- Allergy testing if specific trigger can be implicated
- Prick test só nas IgE imunomediadas
- Physical urticaria tests
- Dermographism
- Pressure
- Cold
- Heat
- Sweat
- Biópsia cutânea - geralmente não ajuda (“invisible dermatosis”).
- Indicações:
- Lesões com duração >24-48h - na suspeita de vasculite urticariana fazer também imunofluorescência direta
- Atípicas
- Cicatriz
- Púrpura
- Suspeita de urticaria pigmentosa
- Refratariedade à terapia
- Wheals are characterized by edema of the upper and mid dermis, with dilatation and augmented permeability of the postcapillary venules as well as lymphatic vessels of the upper dermis.
- In angioedema, similar changes occur primarily in the lower dermis and the subcutis.
- If evidence small vessel vasculitis (eg. vessel-wall necrosis) → urticarial vasculitis
- If evidence of neutrophilic infiltrate → neutrophilic urticarial dermatosis → suspect inherited or acquired autoinflammatory syndromes
- The nonlesional skin of chronic spontaneous urticaria (CSU) patients shows upregulation of adhesion molecules, infiltrating eosinophils, altered cytokine expression and sometimes a mild-to-moderate increase of mast cell numbers
Diseases associated with chronic urticaria
- Autoimmune diseases
- Tiroidite
- Vitiligo
- Diabetes tipo 1
- Artrite reumatóide
- Anemia perniciosa
- Atopy
- Infections
- Strongyloides
- Infeção por H. pylori
- Estudo encontrou maior probabilidade de remissão quando o doente fazia erradicação de H pylori
- Metabolic conditions
- Neoplastic disorders
- Non Hodgkin Lymphoma
Tratamento
The goal of treatment is to treat the disease until it is gone and as efficiently and safely as possible aiming at a continuous UAS7 = 0, complete control and a normalization of quality of life (guidelines)
- Evitar triggers
- Antigénios conhecidos
- Fatores potenciadores
- NSAIDs (protótipo segundo as guidelines)
- Alcool, narcóticos, ASA, “pseudoallergens”
- Loose fitting clothing, temperature control, photoprotection
- FOOD IS A VERY UNCOMMON SOURCE
- Underlying conditions: thyroid, H. pylori, dental abscess
- Loção antiprurítica
- Inibir mediadores de mastócitos
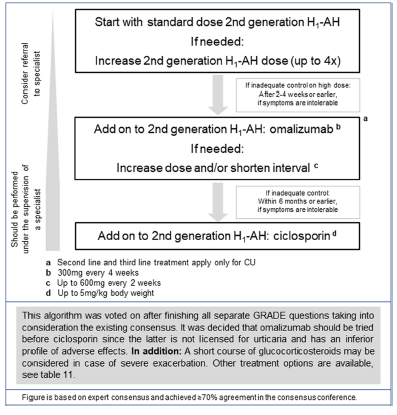
- Antihistamínicos (H1 sobretudo e H2 também)
- Antihistamínicos H1: Regra geral pode-se usar até 4x a dose recomendada para alergia na urticária
- Antihistamínicos H2 têm alguma evidência porque basófilos têm receptores H2 que mediam a libertação de histamina
- Pode-se usar H1 combinado com H2
- Antagonistas dos receptores dos leucotrienos (ex. montelucaste 10mg daily)
- Sem evidência agora, usados antigamente
- Apenas na urticária mediada pela aspirina (mediada por leucotrienos)
- High dose (4000 IU daily for 12 weeks) Vitamin D supplementation
- Doxepin 10-25mg BID to TID
- Antidepressivo com efeitos antihistaminicos H1 e H2
- Muita sedação - dar à noite
- Evitar se recent MI or hepatic dysfuncion
- Começar com 10mg and increase slowly
- Combinar terapias
- Tratar a resposta inflamatória
- Omalizumab
- 300 mg (2 injeções) SQ every 4 weeks
- Se bem controlado, pode-se aumentar intervalos
- Se mal controlado pode-se reduzir intervalos (ex. q3 semanas) ou aumentar a dose até 600mg q2 semanas
- Quando chegar a intervalos de 8 semanas pode se considerar suspender
- Ciclosporina
- Dose 3.5–5 mg/kg per day
- EADV: 2-4mg/kg/dia durante 12 semanas
- Dapsona
- se infiltrados neutrofílicos na biópsia
- Juntar ao antihistamínico H1. Ex:
- Dapsona 25mg daily + cetirizina 10mg daily
- Dapsona 50mg + desloratadina 10mg
- Colchicina
- MOA: inhibits PMN chemotaxis
- Biopsy specimens with neutrophils and eosinophils
- Estudo: prednisona 20-40mg daily for 5 days + H1 antihistamines + colchicina 0,6mg 2id (5 em 6 controlados)
- Metotrexato
- 10-15mg/semana (+ ác fólico 5mg 1x/semana)
- Micofenolato mofetil
- Doses nos estudos
- 1g BID x 12 weeks
- 1000 to 6000mg divided twice daily
- Corticoides
- Deve-se evitar o uso crónico de corticoides para controlo da urticária
- Risco de rebound
- Pode-se usar eventualmente um comprimido de medrol 16mg em SOS para controlo
- Outros tratamentos
- Hidroxicloroquina na urticária solar
- Gabapentina ou pregabalina na urticária aquagénica
- Phototherapy
- Sulfasalazina na urticária retardada à pressão, pesquisar défica G6PD
- Pseudoallergen free diet
- Danazol
- Warfarin
- Tranexamic acid
- IVIG
- Plasmapheresis
- Autologous blood/serum
- Hydroxychloroquine
- Narrow-band UVB
- Holistic medicine
- Heparin
- Cyclophosphamide
- Rituximab
- Anakinra
- Anti TNF alpha
- Camostat mesilate
- Colchicine
- Miltefosine
- Mirtazepine
- PUVA
- Tacrolimus
- Vitamin D
- IFN alpha