Doença crónica imuno-mediada
Resulta de uma predisposição poligenética combinada com triggers ambientais
Etimologia
- Grego
- psora, "itch" ou “coçar”
- iasis, "condition"
Etiologia
- 🧬 Predisposição poligenética
- >100 loci identified that increase psoriasis suscetibility, involving:
- Antigen presentation (eg. HLA-C*06:02)
- IL-23/IL-17 axis
- Skin barrier funcion
- Type I interferon signalling
- NF-kB signalling
- 🎯 Triggers ambientais
- Trauma
- Infecção
- Medicação
- Stress psicológico
Fisiopatologia: não totalmente conhecida
- Proliferação anormal de queratinócitos
- As células da camada basal estão nas criptas e, como proliferam, as papilas e criptas ficam mais alongadas
- Diferenciação aberrante de queratinócitos
- Acantose - epidermal hyperplasia of the stratum spinosum
- The term "acanthosis" is derived from the Greek words "akantha" meaning "thorn" and "osis" meaning "condition of". Together, they refer to a condition characterized by thorn-like projections or hyperkeratosis (thickening) of the skin. Acanthosis is a medical term used to describe a variety of conditions that involve thickening and darkening of the skin, particularly in areas where skin rubs against skin or clothing.
- Paraqueratose - retention of nuclei in the stratum corneum
- Hipogranulosis - a epiderme suprapapilar fica mais fina
- Angiogénese
- Sinal de Auspitz
- Vasos glomerulares e em gancho nas dermatoscopia
- Desregulação linfocitária (é aqui que atua a ciclosporina)
- Aumento da apresentação de Ag
- Defeitos nas células T regulatórias
- Aumento da resposta Th1 e Th17
- Maior libertação de citocinas
- Quiotaxia neutrofilos
- Munro microabscesses: accumulation of neutrophils in the stratum corneum surrounded by parakeratosis
- Pústulas espongiformes de Kogoj
Epidemiologia
- ~2-4% da população
- >125 million worldwide
- >750 million/year expense in UK due to work absence
- Bimodal (adolescência-20s; 50-60 anos)
- Artrite psoriática em 25-30% dos doentes com psoríase
Fatores de risco
- História familiar
- Se ambos os pais tiverem psoríase: risco de filho ter é 41%
- Se apenas um progenitor tiver, é 14%
- Se um irmão tiver é 6%
- Fatores Externos (interagem diretamente com a pele):
- Trauma - daí o fenômeno de Koebner
- Queimadura solar, erupções medicamentosas, exantemas virais
- Fatores sistémicos
- Infeções - strep
- HIV
- Fatores endocrinos - hipocalcémia
- Stress psicogénico
- Medicações
- Suspensão de corticoides (psoríase pustulosa)
- Beta-bloqueantes
- Lítio
- Medicação anti-malária
- Interferão
- Terbinafina
- Captopril
- G-CSF
- Amiodarona
- Digoxina
- Medicação dislipidemia
- TNF inhibitors (specially infliximab)
- EtOH e tabaco - existe associação mas se é fator de risco pouco claro
- Gravidez - geralmente melhora, mas pode despertar lesões de psoríase pustulosa chamado impetigo herpetiforme
Medicações que podem induzir/exacerbar
Apresentação clínica
- Placas eritematosas cor salmão bem demarcadas com escama prateada micácea
- Forma: circular, oval ou policíclica
- Anel de Woronoff - anel esbranquiçado envolvente
- Pápulas “pinpoint” adjacentes a uma placa de psoríase existente mais viva e prurítica indica atividade
- Rupioid psoriasis - placas muito hiperqueratósicas, pensar em hipotiroidismo
- Pessoas de cor -> eritema vê-se mal, procurar sivery white scaling
- Distribuição
- Couro cabeludo
- DDx com dermatite seborreica - na psoríase é mais retroauricular, face periférica e cervical posterior
- Pityriasis amiantacea - envolve os cabelos
- Superfície extensora dos cotovelos e joelhos
- Unhas, mãos, pés, tronco (fenda glútea)
- Fenda glútea são as últimas a resolver
- Resposta isomórfica de koebner
- Melhora com radiação uv - verão melhor
- Pústulas estéreis
- Sinal de auspitz - remover a escama leva a hemorragias em ponto
- Involução começa no centro, resultando em lesões anulares
- Artrite psoriática
- Oligoartrite assimétrica com envolvimentos de pequenas articulações das mãos e pés
- Questionário Check AP tem 10 perguntas sim ou não para rapidamente identificar suspeita de psoriasis para referenciar a reumatologia
- Dactilite: Dedos em salsicha
- Teoria de fisiopatologia: linfocitos T memória na pele podem migrar em situações específicas para as articulações porque o tecido será parecido
- Fenotipos com maior probabilidade de artrite psoriatica: pitting ungueal, couro cabeludo, severa, interglutea
- 20-30% dos doentes vai desenvolver
- Radiografia: erosive changes (artrite “mutilante”)
- 5 subtipos
- Mono/oligoartrite assimétrica (mais comum)
- Artrite das interfalângicas distais
- Semelhante à artrite reumatóide
- Artrite mutilante
- Espondilite e sacroiliite
DDx
DDx psoríase pustulosa | DDx psoríase em placas | DDx psoríase guttata |
Impetigo | Doença de Bowen Erythroplasia de Queyrat | Parapsoríase em pequenas placas |
Candidíase superficial | Líquen plano hipertrófico (sobretudo lesões pré tibiais) | Pityriasis lichenoides chronica |
Dermatofitoses | Síndrome de Sézary | Sífilis secundária |
Foliculite | Pityriasis rubra pilaris | Pityriasis rosea |
Pênfigo foliáceo | ㅤ | Eczema numular |
Pênfigo IgA, tipo pustulose subcórnea | ㅤ | Tinea corporis |
Pustulose subcórnea | ㅤ | DDx psoríase em pregas |
Psoríase pustulosa | ㅤ | Intertrigo candidiásico |
AGEP | ㅤ | DCA pregas |
Pustulose amicrobiana das pregas | ㅤ | Eritrasma |
Melanose pustulosa transitória neonatal ou acropustulose da infância | ㅤ | Doença Paget extramamilar |
Organizado por lesões múltiplas/única
Se tiver lesões múltiplas
Psoríase
- Se tiver capilares turtuosos dilatados, rede de cristas finas e estreitatmento suprapapilar é psoríase
Eczema crónico: Dermatite Atópica, Eczema seborreico
- hipergranulose
- esponguiose focal
Erupção psoriasiforme a fármacos
- eosinófilos
Sífilis secundária
- Plasmócitos
- Plasmócitos são frequentes nas mucosas, mas fora das mucosas deve fazer pensar em sífilis
Micose fungóide
- epidermotropismo
Pitiríase rubra pilar
- Follicular hyperkeratosis
- Exactly around hair follicles - “shoulders” att the edges of the follicles
- rede de cristas não finas
- espessamento suprapapilar
- alternância de orto e paraqueratose em tabuleiro de xadrez
Pitiryasis lichenoides chronica
- Lichenoid band of lymphocytes at the dermoepidermal junction
- slight spongiotic changes
- vascular damage
- Parakeratosis, often “in monticle”
- DDx: psoriasis guttata
Pelagra, acrodermatite enteropática e eritema necrolítico migratório
- palidez da metade superio da epiderme
- Psoriase guttata, Eczema numular, Pitiríase rosada
Dermatose pustulosa subcornea de Sneddon Wilkinson
- vê se nível hidroaéreo dentro das pústulas
- na histologia vê se uma certa “soltura” das células - importante para DDx do penfigo IgA
Se lesão única
Tinea ou candidíase
- PAS e Grocott positivo
Impetigo
- gram positivo ou negativo
Liquen simplex cronico
- hipergranulose
- Se tiver verticalização do colagénio, rede irregular de cristas, ortoqueratose compacta - liquen simplex cróinico
Doença de Bowen
- atipia de queratinocitos
Acantoma de celular claras
- glucogénio PAS
- NEVIL
Organizado do etiologia
- Psoriasiforme
- Psoriasis and other psoriasiform autoinflammatory diseases
- Pityriasis rubra pilaris
- Associated with other changes
- Seborrheic dermatitis (eczematous)
- Pityriasis lichenoides chronica (lichenoid, vasculopathic and slightly spongiotic)
- Infections
- Dermatophytosis
- Secondary syphilis
- Neoplasia
- Mycosis fungoides
- Bowen disease
- Other
- Psoriasiform keratosis
- Epidermal nevus
- Any lichenified epidermis
Scores de gravidade
- PASI - Psoriasis Area and Severity Index
- Body surface area in 4 anatomic areas (head, upper extremities, lower extremities, trunk
- Clinical grading of lesional erythema, induration and scaling
- DLQI - Dermatology Life Quality Index
- 10 perguntas de 0 a 3
- Resultado 0: sem efeito na vida do doente
- 30 → efeito máximo
- BSA
- NAPSI - Nail Psoriasis Severity Index
- Palmoplantar Psoriasis Physician Global Assessment
- Psoriasis Scalp Severity Index
- Nail Psoriasis Severity Index
- Static Physician Global Assessment of Genitalia
Dermatoscopia
- Lesões vermelhas em novelo/glomerulo
- Corresponde aos capilares nas papilas dermicas que estão alongadas com a epiderme mais fina (que corresponde ao sinal de Auspitz)
- Ajuda a diferenciar por exemplo do líquen plano - estrias brancas
Variantes ou formas
- Psoríase crónica em placas (~90% of cases)
- Inversa
- Guttate
- Mais em crianças e adolescentes
- Associação com infeções (Strep) - TASO, andti-DNase B ou stretozyme titer encontrado em metade dos doentes
- ⅓ desaparece; ⅓ têm episódios recurrentes, ⅓ progride para psoríase em placas - prognóstico incerto
- DDx com eczema numular! Lesões mais pequenas podem ser parecidas com eczema, na psoríase as lesões são bilaterais e habitualmente simétricas. Na psoríase predileção por superfícies extensoras
- Boa resposta à fototerapia
- Psoríase pustulosa
- Eritrodérmica
- >90% da superfície corporal
- Pode ser uma emergência
- Pistas: lesões de psoríase prévias em localizações clássicas, alterações ungueais típicas, poupa a região central da face
- Internamento para correção eletrolítica e hidratação por perdas pela pele (hipocalcemia)
- CARD14-associated papulosquamous eruption → psoriasis + PRP
- Psoríase com envolvimento ungueal
Localizações especiais
- Scalp
- DDx difícil
- dermatite seborreica
- dermatomiosite! (mais raro mas importante)
- Na psoríase geralmente as lesões avançam na periferia da face, áreas retroauriculares e região cervical posterior
- Pityriasis amiantacea
- DDx: dermatite seborreica, dermatite atópica com infeção secundária, tinea capitis
- Flexural ou Inversa (ver subtipos)
- Oral mucosa
- Annulus migrans in patients with acrodermatitis continua of Hallopeau
Doenças associadas
- Doença cardiovascular
- Devido à associação com Síndrome metabólico (hipertensão, diabetes, obesidade) - lógica é que estes são drivers de inflamação
- Obesity
- Esteatohepatite não alcoólica
- Cardiovascular disease
- Hyperlipidaemia
- Diabetes mellitus
- Maior risco de Enfarte, doença arterial periférica, AVC
- Artrite em 25-30% dos doentes com psoríase
- Inflammatory linear verrucous epidermal nevus (ILVEN)
- lesões de psoríase lineares que seguem as linhas de Blaschko
- Doenças associadas com HLA-B27
- Doença inflamatória intestinal (3,8-7,5x)
- Doença de Crohn
- Colite ulcerosa
- Artrite reativa
- Pustulose subcórnea (Snedden-Wilkinson)
- DDx de psoríase pustulosa, mas doença distinta
- Menor probabilidade de ter dermatite atópica, asma, rinite alérgica (são Th2)
- Infeções
- Raramente impetiginizado
- Maior probabilidade de candida (onicomicose, flexural)
- Cancro
- CECs se PUVA e ciclosporina
- Linfoma Hodgkin, não hodgkin, CTCL
- DDx com Dermatite seborreica no couro cabeludo - “sebopsoríase”
- Depression, anxiety, suicidality
- Esclerose múltipla
Anatomia patológica
Acantose psoriasiforme
- “acantose” - aumento da espessura do corpo de malpighi (camada espinhosa)
- As células da camada basal estão nas criptas e, como proliferam, as papilas e criptas ficam mais alongadas
- Cristas epidérmicas descem todas à mesma profundidade
- em forma de gota (finas em cima e alargam na profundidade)
- ≠ acantose irregular, pseudocarcinomatosa ou papilomatosa
- Cristas epidérmicas podem fundir
- Papilas dérmicas sobem e estão alongadas e com vasos dilatados
- Hipogranulosis - a epiderme suprapapilar fica mais fina
- Angiogénese - capilares dérmicos dilatadas
- Prato suprapapilar fica estreito - sinal de auspitz
- Camada paraqueratósica contínua
- Paraqueratose - retention of nuclei in the stratum corneum
- Microabcessos de Munro
- Na camada córnea
- Layers of intracorneal pustules that correspond to outbreaks of the disease
- Mais na psoríase em placas
- Pústulas de Kogoj
- Spongiform subcorneal pustule (não é folicular - a psoríase pustulosa não é folicular)
- Mais em psoríase pustulosa
- Evolução histopatológica ao longo do tempo (”The Lives of Lesions” - A. Bernard Ackerman e Anna Ragaz)
- vasodilatação e dema da derme papilar
- 2. pequenos focos de espiongiose e exocitose linfocitária
- núcleos na camada cornea
Histological pearls
- eosinófilos - pensar em reação a farmacos
- plasmócitos pensar em sífilis
- Fazer PAS ou Groccot para excluir tinea
Tratamento
Considerações gerais:
- Percentagem da área corporal (1 palma = 1%)
- Locais específicos afetados (face, unhas, genitais)
- Impacto na qualidade de vida
- Considerar comorbilidades
- Envolvimento articular
- Alterações ungueais como marcador de envolvimento sistémico
- Síndrome metabólico e doença cardiovascular
- Doença mental (ansiedade, depressão)
- Tabaco
- Considerar triggers e fatores de agravamento
- Tudo o que são défices alimentares e álcool são causas de agravamento da psoriase - considerar suplementar com ácido folico
- Infeções focais
- Medicações
- Stress psicológico
- Classificação clássica da psoríase em psoríase ligeira, moderada e grave. O International Psoriasis Council redefiniu a severidade em topical therapy (mild) ou systemic therapy (severe)
- Aconselhamento
- Devido ao fenómeno de Koebner, trauma (coçar, escoriar lesões) pode agravá-las e anular o efeito das medicações
Biomarcadores preditores de resposta
- Um bom biomarcador tem que estar validado externamente (muitos descritos, poucos validados)
- Doseamento do anti-TNF prediz a resposta
- Outros: age of onset, body weight → having an algorythm could justify earler intervention
- Início precoce de guselkumab leva a melhor resultado
- GUIDE study, Schakel et al
Tratamento tópico
Princípios activos:
- corticoides,
- análogos da vitamina D,
- retinóides (reduz a escama),
- alcatrão mineral,
- inibidores da calcineurina
Não esquecer de por a portaria da psoriase
Exemplo de esquema: daivobet+bonalfa em dias alternados ou bonalfa sempre e enstilar em SOS durante agravamento
Give plenty of topical steroid preparations with refills as this is a chronic life long disease
- Enstilar: calcipotriene+betametasona em espuma
- Começar id 14 dias numa fase inicial e depois 2-3x por semana
- Evitar no couro cabeludo, fica muito gorduroso. Se ainda assim usar, para remover tem que se aplicar o champoo habitual em seco e só depois molhar, senao fica uma minhoquice e é difícil de tirar
- Mau para região ungueal - melhor o dilabion ou daivobet
- Dilabion: betametasona + análogo vitD em pomada
- Daivobet e Katriomet: calcipotriol+betametasona em gel
- Bonalfa: tacalcitriol
- Silkis: calcitriol
- Diprosalic: betametasona dipropionato ácido salicílico
- Bom para escamas mais hiperqueratósicas
- Protopic na psoriase das pregas para evitar a atrofia dos corticoides
- Vaselina salicilada
Couro Cabeludo
- KÉRATOSANE 30 Gel aplicar à noite no couro cabeludo todo, deixar atuar toda a noite. No dia seguinte lavar o cabelo com tarmed. Repetir 3 noites seguidas. Depois passar a outro tratamento como dermovate solução aplicar no couro cabeludo seco.
- Vaselina salicilada 10%
- Tarmed
- Alcatrão mineral champoo se em internamento porque não há mais nada
- Não combinar com fototerapia
- Daivobet
- Aplicar à noite no couro cabeludo. De manhã lavar o cabelo com shampoo e esperar 15 minutos antes de enxaguar
- Enstilar NÃO porque deixa o cabelo muito gorduroso
- Psodermil: Betametasona + ácido salicílico em solução cutânea
- 7 a 10 noites e dorme com o produto para fazer efeito
- Diprosalic: betametasona dipropionato ácido salicílico em solução cutânea
- Aplicar no couro cabeludo seco depois do banho e deixar atuar durante a noite (ex. 2x/sem)
- Clarelux: propionato de clobetasol em espuma (8,36 com comparticipação fica a 5€ da para 14 dias, aplicar no cabelo diretamente, 3 nozes em tamanho no máximo por aplicação, 2 aplicações diárias)
- Locoid: hidrocortisona em líquido
- Locoid crelo: corticoide em emulsão (não arde, ao contrário do líquido que tem base alcoólica)
- Clobetasol solução cutânea - 2x/semana no couro cabeludo
- Kertyol champô
- Dercos - zinco
Palmas e plantas
- Vaselina salicilada
- Ácido salicilico 10% prescrever nos manipulados
Hidratantes específicos da psoriase
- Psoril
- Psorisdin
Unhas
- Verniz fortificante: si-nails ISDN
Corpo hidratante
- Hidratante (oleoban)
- Xerial (ex 10 2x/sem) para tirar as escamas
Fototerapia
- Inconveniente: conduzir até ao consultório 3x/semana
- NbUVB
- Dose iniciar é mais ao menos o fototipo ex 0,3J/cm2 numa pessoa fototipo 3
- PUVA → eficácia mais elevada mas raramente usado pelo risco de carcinogénese
- Excimer
Tratamento sistémico
Indicações para tratamento sistémico
- Psoríase moderada a severa: 1ª linha como monoterapia ou em combinação (Bolognia)
- International Psoriasis Council → psoríase para tratamento sistémico se ≥ 1:
- Body Surface Area (BSA) >10%
- Disease involving special sites
- Failure of topical therapy
- Guidelines espanholas:
- systemic treatment (conventional or biologic) is indicated in patients with moderate to severe psoriasis, that is, psoriasis that meets any of the following conditions:
- a) not controlled with topical treatment;
- b) extensive involvement (BSA ≥ 5%-10%, PASI ≥ 10);
- c) rapid worsening;
- d) involvement of visible areas;
- d) functional impairment (palmoplantar, genital);
- e) subjective perception of severity (DLQI > 10);
- f) extensive erythroderma or pustular psoriasis;
- g) associated with psoriatic arthropathy
- According to the current summaries of product characteristics, biologic treatments are indicated for the treatment of moderate to severe plaque psoriasis in patients who have failed to respond to, or who have a contraindication to, or are intolerant (adverse effects or probable toxicity, whether acute or with a cumulative dose) to conventional systemic therapies, including acitretin, methotrexate, and ciclosporin, or to phototherapy, photochemotherapy, or other biologic agents. This definition includes the following groups:
- Patients in whom effective control is not achieved with the available systemic agents, in monotherapy or combination
regimens - Patients in whom relapses occur rapidly, that is, within less than 3 months after withdrawal of any type of treatment
- Patients who require high doses of conventional systemic therapies (with the corresponding risk of adverse effects due to
acute or cumulative toxicity in a substantial percentage of patients) - Patients who are intolerant to a systemic therapy (who experience toxicity or adverse reactions with effective doses) or
who have a high risk of cumulative toxicity with methotrexate, ciclosporin, acitretin, phototherapy, or photochemotherapy
even when laboratory test results are normal. The risk of toxicity may be due to the dose required, the duration of
treatment, individual susceptibility, or to individual risk factors, such as age, sex, comorbidity, or potential drug
interactions - Patients who are not good candidates for treatment with phototherapy or photochemotherapy because of their work, daily
schedule, travel requirements, or availability
- Indicações em Portugal
- Biologic therapy should be proposed to patients with any form of psoriasis meeting one of the following criteria:
- the disease is considered to be moderate-to-severe (defined as body surface area [BSA] > 10% or Psoriasis Area and Severity Index [PASI] ≥ 10) and shown to have either a significant negative impact on physical, psychological or social functioning (Dermatology Life Quality Index [DLQI] > 10) or associated with clinically relevant depressive or anxiety symptoms;
- the disease is severe at localized, difficult-to-treat anatomical areas where it cannot be controlled with topical therapy, and therefore associated with significant functional impairment and/or high levels of distress, for example, severe nail disease or involvement of high impact sites (such as the palms and soles, genitals, scalp, face and flexures);
- Other severe phenotypes of psoriasis: generalized pustular psoriasis, erythrodermic psoriasis (off-label)
- Patients who have not responded to at least two standard systemic/conventional therapies (methotrexate, cyclosporine, acitretin, phototherapy), or if the patient is intolerant or has a contraindication to these treatments.
- Consider biologic therapy earlier in the treatment pathway in patients who have persistent psoriasis, i.e. which relapses rapidly (defined as > 50% baseline disease severity within three months of completion of any systemic/conventional treatment), or those being managed with therapy that cannot be continued in the long term (for example, narrowband ultraviolet B and cyclosporine).
and
Objetivo: PASI >90 ou PASI absoluto <2 é o objetivo de guidelines portuguesas (2020)
Sistémicos convencionais
- Metotrexato
- Bom para artrite psoriásica, pouco eficaz nas entesites
- Contraindicado se consumo alcoólico elevado ou hepatite activa
- Acitretina
- Pode ser usado só em períodos de agravamento
- Usar se não houver envolvimento articular, se houver preferir outro tratamento
- Ciclosporina
- Psoríase eritrodérmica ou para controlo rápido, mas significativo imunossupressivo, hipertensão, doença renal
- Apremilast (inibidor PDE4)
- Roflumilast (off-label)
- Inibidores JAK e TYK
- Tofacitinib e Upadacitinib aprovado para artrite psoriática (não é na psoríase)
- Deucravacitinib oral aprovado para psoríase em placas
- Claritromicina 500mg a noite 16 dias, mais nas psoriase gutata porque tem efeito anti-inflamatório e pode ter efeito anti-infeccioso que pode ser a causa (streptococcus)
- Terapias adicionais
- Fumaratos
- Micofenolato mofetil
- Calcitriol oral
- 6-thioguanina
- Hydroxyurea
DO NOT USE ORAL OR SYSTEMIC STEROIS for psoriasis - even when tapered can precipitate generalized PUSTULAR psoriasis
Biológicos
- Mecanismo
Guidelines
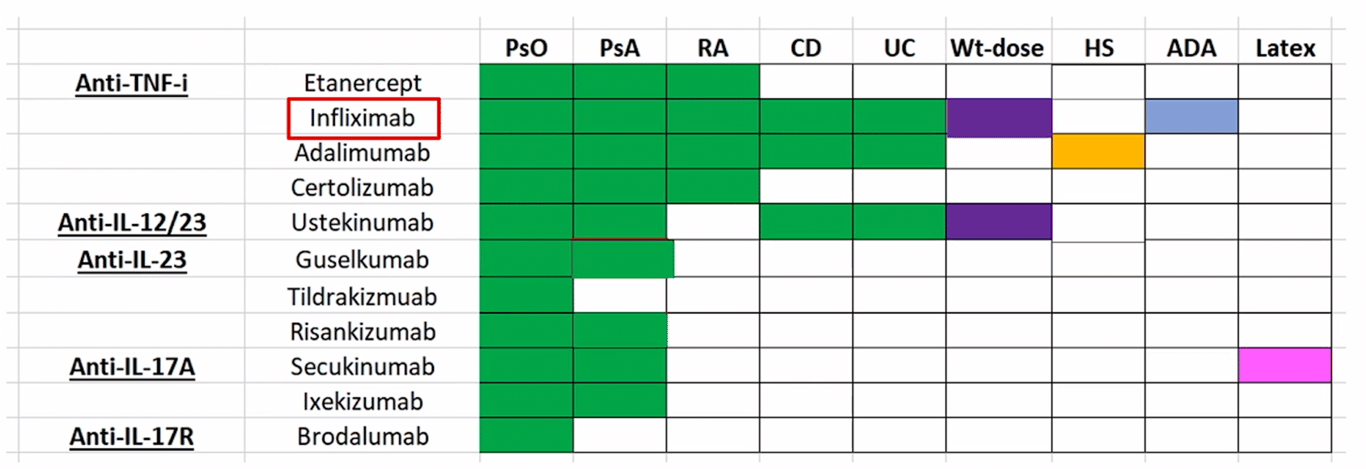
- 1st generation: Inibidores TNF:
- Adalimumab (humira) 40mg 15/15 dias
- Etanercept (enbrel)
- Infliximab (remicade): infusão iv (difícil para doentes com pouco tempo)
- Certolizumab
- Não atravessa a placenta
- Golimumab
- 2nd generation: Ustekinumab (IL12,23)
- 3rd generation: Inibidores IL17 e IL23
Argumentação de segurança para saltar adalimumab
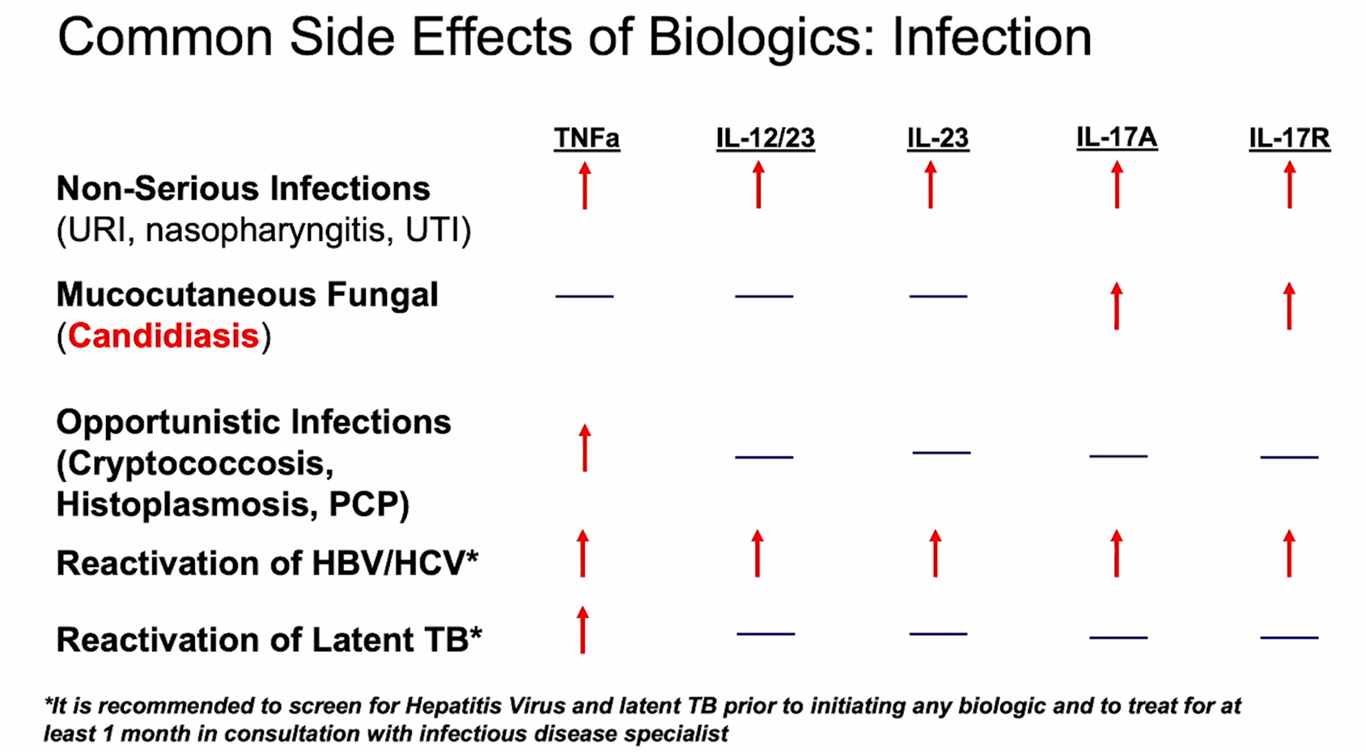
- Risco infeccioso
- Reativação de tuberculose em populações migrantes de áreas expostas a tuberculose. Pessoas que viajam para e vivem em zonas de risco de tuberculose
- Risco oncológico
- Malignidade (exceto CEC ou CBC adequadamente tratados) nos últimos 5 anos
- Risco de agravamento de doenças auto-imunes
- ANA +, especialmente se título elevado
- Doenças auto-imunes do tecido conjuntivo
- Risco de agravamento de doenças desmielinizantes
- Discrasias sanguíneas
- Insuficiência cardíaca congestiva
- Elevação das enzimas hepáticas?
ㅤ | IL17 | IL23 |
Nomes | ||
Mecanismo | IL 17 e a citocina efetora da resposta Th17 | IL 23 e a citocina reguladora da resposta Th17 |
Timing | Todos 4/4 sem exceto brodalumab | Todos 12/12 sem exceto gulselkumab |
Infeções por candida | + risco | - |
Doença inflamatória intestinal | contra-indicados | - |
Artrite psoriática | Brodalumab sem indicação na artrite psoriática | Tildrakizumab sem indicação na artrite psoriática |
Se espondiloartropatia axial | Melhores | - |
Malignidade | Pouca evidência Seguros (mais?) | Pouca evidência Seguros |

- Spesolimab (IL36)
- Outras terapias em investigação
- Anti IL 20
- Anti IL 22
- Anti GM-CSF
- Inibidores da proteina cinase C
- Inibidores cinase p38
- Bimekizumab
- Tapinarof cream
- Populações especiais
- Psoríase inversa mais frequente nas crianças
- Artrite psoriática precede psoríase cutânea em 80% nas crianças
- Análogos da vitamina D aprovados apenas depois dos 2 anos por cause da hipercalcémia
- Combinações (ex. enstilar) aprovadas apenas depois dos 12 anos porque tem corticoide muito potente
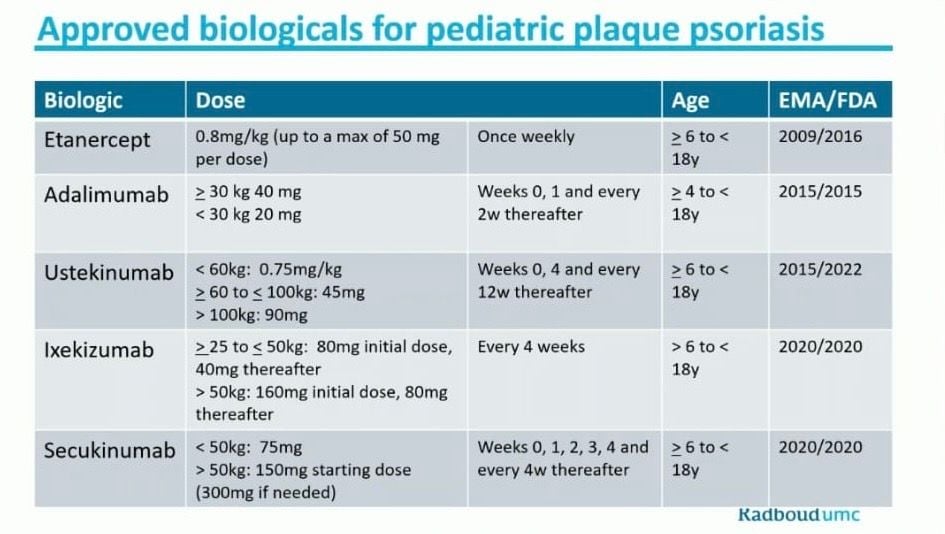
- On label biológicos
- Adalimumab (≥4 anos)
- Etanercept (≥6 anos)
- Ustekinumab (≥6 anos)
- Anti IL17
- Secucinumab (>6 anos)
- Ixekizumab(>6 anos)
- Anti-IL23
- Guselcumab (>6 anos)
- Anti TnF alfa nao
- IL 17 melhores
- Dos IL 23 preferir o Tildrakizumab
- Todos são seguros na gravidez. Adalimumab e certolizumab pegol são os com mais evidência
- Skirizi (IL 23) pode ser usado na tuberculose latente
- Outros??
Doses pediatricas
Doentes com neoplasias
Gravidez
Tuberculose latente
- Localizações especiais
- Reações paradoxais
- Fisiopatologia: inativacao de uma via muito específica leva a hiperativacao de outras vias alternativas
- Dermatite atopica Th2 quando se inibe IL17