Definição, etiologia, biologia
Definição: tumor maligno que resulta da proliferação de melanócitos
Mecanismo genético
- Associado a dímeros de primidina causados pela radiação UV-B
- High mutation burden → boa resposta a imunoterapia
- Mutação BRAF (50%)
- Afeta a via MAP kinase
- “low-UV radiation exposure/CSD”
- mainly located on the trunk and extremities (low-UV)
- Padrão histológico associado a low-UV radiation exposure é melanoma de extensão superficial
- Young people
- Podemos usar inibidores BRAF+MEK
- Podemos usar imunoterapia
- Mutação n-RAS (15-20%)
- “high-UV radiation exposure/CSD”
- mainly head and neck (high-UV)
- Padrão histológico associado a high-UV radiation exposure é o nodular
- Older individuals
- Mutually exclusive with BRAF
- Podemos usar inibidores MEK isoladamente
- Podemos usar imunoterapia
- Mutação NF1 (15%)
- Podemos usar imunoterapia
- Triplo negativo: não tem as mutações referidas acima (BRAF, RAS, NF1)
- Pouca probabilidade de ter uma UV signature
- Podemos usar imunoterapia
- Mutação GNAQ/GNAS → Melanoma uveal e sobre nevo azul (80%)
- Melanoma da úvea
- Não há linfáticos na uvea:
- Não dá gânglios!
- Imunoterapia pouco eficaz (não penetra a barreira)
- Metastases hepáticas em >90% dos doentes.
- Mutação GNAC/GNAS (80%) → se presente, pode-se usar tebentafust:
- Engineered TCR that recognizes gp130 (marker of melanocytes) mas primeiro tem que se fazer estudo genético para ver se tem a mutação GNAC/GNAS
- Mutação c-KIT
- Melanoma acral e mucosas “non sun related melanoma”
- Mais em Asiáticos (raro fora desta população)
- Pode-se usar imunoterapia
- Pode-se usar imatinib
- Mutação c-Kit também pode estar presente nas mastocitoses
- Genes NTRK1,2 e 3
- Há um antagonista no mercado, não e só para melanomas, é para tumores que tenham está mutação
- Larotrectinib
- Entrectinib
Fatores de risco intrínsecos
- Genetic syndromes associated with melanoma
- Mutação CDKN2A
- Localizado cromossoma 9p21
- Codifica p16 e p14 (p16 também é um marcador do HPV)
- Também predispõe para cancro pancreático
- Mutação CDK4 (12q13)
- Codes for a dependent protein kinase involved in cell cycle control
- Mutação MC1R
- Encodes de MSH receptor
- Associated with red hair phenotype
- Mutação MITF (Microphthalmia-associated transcription factor)
- Regulates melanocyte differentiation
- Also renal carcinoma
- Mutação BAP1
- Tumor supressor gene
- Cutaneous or uveal melanoma, mesothelioma and renal cell carcinoma
- BAP1 syndrome
- Antecedentes pessoais ou familiares de melanoma
- Fototipo
- Número e tipo de nevus
- Presença de efélides
Fatores de risco extrínsecos
- Radiação UV
- Radiação UV artifical (solários)
- Risco de nevus progredir para melanoma: insignificante
- 30% dos melanomas têm origem em nevos, maioritariamente do tipo congénito (globular com pêlos)
- Dada a existência média de 20-30 nevos por indivíduo e a incidência de 1 melanoma por 10:000 indivíduos, o risco de transformação em melanoma é 1:30.000 nevi
- Prophylatic removal of nevi is therefore not recommended
- But → Large congenital nevus (≥20cm): 5-15% melanoma risk
- Degeneração geralmente acorre na infância entre os 5-7 anos
- Preventive surgical excision
- Large number of nevi: marker of melanoma risk
- RR = 1,47 (16–40 nevos); RR = 2,24 (41–60 nevos); RR = 3,26 (61–80 nevos); RR = 4,74 (81–100 nevos); RR = 6,89 (101–120 nevos)
Epidemiologia
- 5th most frequently diagnosed cancer in the USA
- Incidência tem aumentado nas últimas décadas
- Incidência de melanomas finos tem aumentado
- Incidência de melanomas espessos tem-se mantido constante
- A mortalidade também tem crescido mas menos
- Sobrediagnóstico? Devido a excisão de melanomas intraepiteliais histológicos que não evoluiriam para melanomas invasivos?
- Incidência varia com a latitude
- 60 por 100.000 na Austrália
- 10 por 100.000 em França
- Raro em crianças
Classificação anatomo-clínica
Princípio base: teoria de crescimento bifásico
- 1ª fase horizontal/radial
- Intra-epidérmico → sem potencial metastático
- Na derme superficial → comportamento micro-invasivo, potencial metastático
- 2ª fase: vertical
Subtipos (5 clássicos)
- Superficial spreading (80%)
- Nodular (15%)
- Lentigo Maligno Melanoma (5%)
- Acral lentiginoso (o mais frequente em melanodérmicos)
- Mucosal lentiginous melanoma
- Mutação c-KIT. BRAF negativo quase sempre
- Na vulva → muitas vezes multifocal
- Mais agressivo → é logo T3
- Tratamento: cirurgia, imunoterapia, imatinib
- Prognóstico reservado
Subtipos adicionais
- Melanoma da úvea
- Não há linfáticos na uvea:
- Não dá gânglios!
- Imunoterapia pouco eficaz (não penetra a barreira)
- Metastases hepáticas em >90% dos doentes.
- Mutação GNAC/GNAS (80%) → se presente, pode-se usar tebentafust:
- Engineered TCR that recognizes gp130 (marker of melanocytes) mas primeiro tem que se fazer estudo genético para ver se tem a mutação GNAC/GNAS
- Amelanotico
- Melanomas de primário oculto
- Tem melhor prognóstico que os que não tem primário oculto porque a teoria é que o sistema imunitário é melhor.
- Não está recomendado pesquisa ativa do primário nos melanomas de primário oculto. Apenas perguntar:
- Procedimentos destrutivos prévios. Excisões prévias sem envio para histologia.
- Pesquisa na pele e mucosas (ENT, olhos, anus, recto, boca)
- PET de estadiamento
Diagnóstico
- Desmoscopy shall be used for the assessment of pigmented and nonpigmented skin lesions
- If melanoma is suspected, need to be taken out
- Whole body photography with sequential examinations in high risk patients
- Sequential digital dermoscopy should be used in hight risk patients with a high total nevus count
Dermatoscopia
- Padrão de Melanoma
- Atypical network
- Linhas de espessuras diferentes, terminam abruptamente na periferia
- Streaks (pseudopods and radial streaming)
- Se 360 graus pode ser um nevo de Spitz mas também um melanoma Spitzoide! Tirar
- Pseudopods são glóbulos periféricos ligados à rede
- Negative pigment network
- hint: look for sausage links
- Crisálides/Shiny white lines
- Crystalline structures
- Predicts invasion
- Atypical dots and/or globules
- Typical dots are located centrally or situated on the network lines (nevus)
- Atypical/irregular dots: distributed asymmetrically, located focally at the periphery & not associated with network lines (melanoma)
- Typical globules are of uniform size, shape and color. Symmetrically distributed throughout the lesion, at periphery or centrally (nevus)
- Youger people have more globular nevi, as we get older they become reticular
- Atypical/irregular globules are asymmetrically distributed, often aggregated focally. When reddish in color, highly suggestive of melanoma. (melanoma)
- Off centered blotch
- Typical/regular blotch: one centrally located homogenous symmetric, hyperpigmented blotch. One one blotch is present (nevus)
- Atypical/irregular Blotch: hyperpigmented area(s) is at periphery (off center). There can be more than one blotch and they can be asymmetric.
- Peripheral tan structureless areas
- Regression structures (happen when the immune system starts attacking the melanoma)
- Blue-white veil overlying raised areas
- Scar-like areas or depigmented area - is a structureless area that is white in color. It is lighter in color as compared to the lesion and the background skin color.
- Peppering - fine gray particles. The macrophages starts eating melanocytes and relasing melanin
- Atypical vascular structures
- Dotted vessels
- Serpentine vessels
- Polymorphous vessels
- Milky-red areas (due to telangiectasias)
- Red globules
- Corkskrew vessels

Outros exames de diagnóstico:
- Confocal microscopy
- Number needed to treat: 1 melanoma in every 3-5 (com Confocal Microscopy - Giovanni Pellacani) vs. 10-20 lesions excised (sem confocal Microscopy).
- Melanin is a strong source of contrast - very bright
- 4 things you need to recognize:
- Atypical cells: large round and/or dentritic cells in epidermis/junction/dermis (>5 per sqm). Not if inside a BCC tumor island
- DEJ disarray
- BCC island/cords
- Keratinocyte diskeratosis
- Helps in taking decisions, not in making definitive diagnosis - good for difficult to diagnose lesions. Saves 47,2% of excisions of benign lesions.
- It is safe beacuse less than 2% of false negatives. Dermoscopy has 4% false negatives
- In facial lesions, folliculotropism means melanoma (but pigmented actinic keratosis can also have - biggest pitfall)
Histologia
- Distinguir melanócitos na histologia
- Melanócitos na histologia: citoplasma mais claro, com halo envolvente, pigmento envolvente
- Artefactos de congelação (vacuolizacao de queratinocitos faz com que parecem melanocitos) por isso é importante imunohistoquimica
- Podem estar isolados, com distribuição lentiginosa (isolados mas em linha) ou agrupados em ninhas ou tecas
- Aspeto dendrítico a distribuir o pigmento. 1 melanocito distribui melanina por 26 a 30 queratinocitos (mas rádio melanocito:queratinocitos 1:10)
- Características para distinguir se é lesão benigna ou maligna
- Critérios arquiteturais
- Padrão de ascenção pagetoide (principal)
- Células atípicas vão a subir na epiderme - na camada espinhosa ou granular
- Pode acontecer no nevo de spitz ou reed de forma limitada (até 1-2mm de extensão vertical)
- Assimetria das margens laterais do tumor
- Pitfall: no melanoma nodular não há assimetria
- Maturação em profundida
- Quando tem é bom, quando não tem é sugestivo de melanoma
- Em lesões com componente dérmico mais profundo, as células mais profundas são menos atípicas, mais dispersas, mais pequenas e monomórficas (mais tranquilas)
- Presença de mitoses nas camadas mais profundas é mau
- “Pensa num nevo como um terramoto em que o epicentro está no epitélio” (Diogo)
- O epitélio tem mais citocinas mais propícias aos melanócitos
- À medida que se vai afastanto em profundidade, as células ficam mais senescentes e quiescentes
- Padrão lentiginoso
- Melanócitos atípicos ao longo da camada basal envolvendo anexos
- Típico do lêntigo maligno, mucosal lentiginous e acral lentiginoso
- Limites (shouldering)
- Típico dos nevos displásicos (Clark)
- Nos nevos compostos pode acontecer mas pequeno
- Nos melanomas pode acontecer mas tão desorganizado que nem se liga
- Estroma subjacente com fibroplasia lamelar
- Típico de nevos displásicos
- Neurotização dos melanocitos nos nevus com componente dérmico proeminente, é um aspeto de benignidade - os melanócitos formam corpúsculos semelhantes ao corpúspulos de Meissner, porque os melanócitos são aparentados da crista neural
- Poorly circumscribed, irregular nests (melanoma)
- Critérios citológicos
- Pleomorfismo, atipia, anisonucleose, mitoses na derme (apesar de índice mitótico baixo nos melanomas)
- Fenótipo epitelióide (mais em melanomas superficiais e epitelioides)
- Células epitelioides maiores
- Nucléolo proeminente → significa que está em maior atividade de transcrição a produzir as subunidades dos ribossomas → significa forte estímulo proliferativo/metabólico
- Se focal/aleatória → nevo displásico
- Fenótipo fusiforme (mais em melanomas lentiginosos)
Princípio: a confirmação de melanoma é feita primeiro por critérios arquiteturais, depois por critérios citológicos
- Marcadores Imunohistoquímica
- SOX10, S100, Melan A, HMB45 são marcadores de linhagem melanocítica
- No melanoma desmoplásico apenas SOX10, S100
- Melanócitos também marcam vimentina
- p16, Ki-67, HMB45, PRAME ajuda a distinguir nevo displásico de melanoma
- PRAME - pode ajudar a distinguir entre nevus e melanoma se tiver marcação nuclear (vs. citoplasmática, por exemplo normal nas glândulas sebáceas)
- Melanoma in situ
- envolvimento anexial (não apenas do istmo)
- sem invasão da derme (vs invasivo)
- desorganização: não há ninhos
- se pigmento na derme pode ser melanófagos, a coloração pode ajudar a perceber se é invasivo
- Medir e incluir no relatório
- Subtipo
- Ulceração
- Espessura (da granulosa à parte mais profunda, evitar anexos)
- Nódulos sólidos
- Necrose
- Invasões neuronais ou vasculares
- Microsatélites
- Mitoses
- Pitfalls
- Pedir cortes mais fundos, rever, 2ª opinião, não diagnosticar lesões melanocíticas difíceis à 6a feira àa tarde!!
- Proliferação juncional de novo em área com muita elastose solar é um melanoma até prova em contrário
- Proliferação juncional acral em doentes idosos é melanoma até prova em contrário
- Melanomas na face têm marcado foliculotropismo o que por vezes produz pigmento que oclui o lumen folicular
- Desmoplastic melanoma may mimic scar, loses melanocytic markers - SOX10/S100 best IHC choice
- Nevo recorrente ou pseudomelanoma de Ackerman
- Rever a lâmina anterior
- Dúvida: Nevo recorrente após excisão parcial 6 semanas depois ou Melanoma recorrente anos depois
- Nos gânglios sentinelas qualquer célula de melanoma é positivo
Estadiamento
- U/S of loco regional lymph nodes is the initial workup in all primary melanomas pT1b and higher
- Pedir TC TAP se mais do que 0,8mm
- Fazer biópsia Gânglio sentinela se:
- ≥0,8mm se fatores de risco (ulceração, ≥1 mitose, microsatélites) OU
- ≥1mm (tem que ter mais de 10% probabilidade de ser positivo)
- Patients with thinner (<0,8mm) ulcerated tumors should also be considered for sentinel lymph node biopsy according to AJCC (if it is ≥ T1b)
- Pedir RM se for para adjuvancia (ou seja se for estádio IIC para cima)
- por vezes, pedir só depois de saber o resultado da biópsia do gânglio sentinela
- O que precisamos de saber na histologia
- T: Histologia da excisao primaria
- Thickness
- Ulcerarion
- BRAF
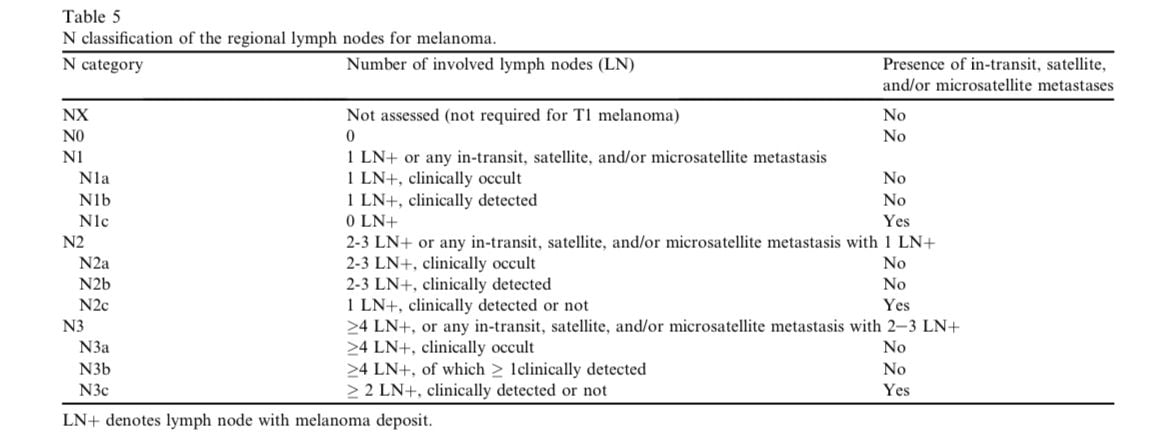
- N: nodal assessment
- Physical examination
- Imaging (LN US)
- Surgical procedures (SNLB/CLND)
- Tumor load (micro/macro)
- Satelite/in transit mets
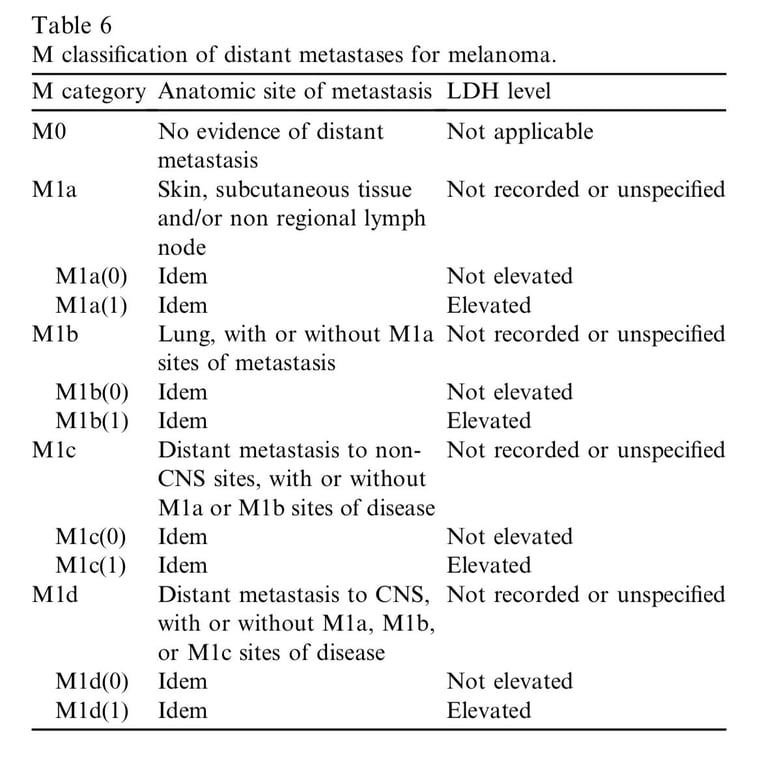
- M: Exclude distante mets
- Imaging (lymph node US, CT, PET)
- Except in situ and pT1a
- Blood test
- Sites of distant mets
- LDH levels
- IIIA tem melhor prognóstico que IIb e IIc

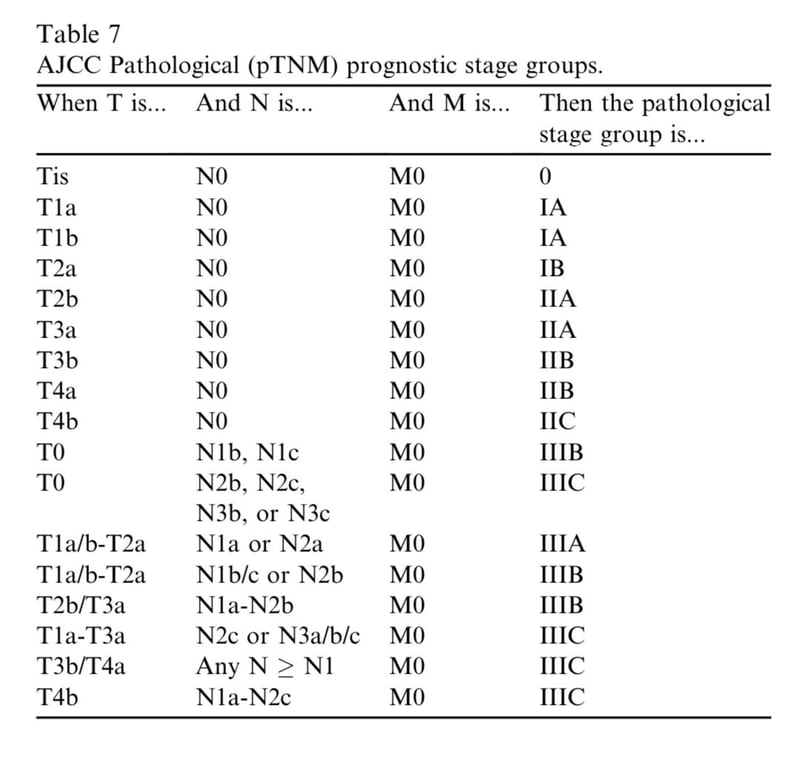
- Melanoma com estadio III tem probabilidade de 50% de progredir.
Tratamento
Cirurgia
- When melanoma is suspected, the whole lesion should be completely excised with a narrow margin (1-3mm).
- Incisional biopsy can be performed on large lesions on the face, acral or genital areas
- If melanoma cannot be excluded, blind destructive tratments such as laser, cryotherapy or topical drugs shall not be performed
Subsequent excision
- Safety margins:
- In situ: 5mm
- Pitfall: o número de cortes é baixo em muitos centros, por isso a espessura pode estar subestimada e não ser mesmo in situ
- ≤2mm thickness → 1cm
- >2mm thickness → 2cm (no evidence this is better than 1cm, need studies with 6000 patients, not available)
- Larger excisions are not recommended
- Narrower margins for re-excision may be considered for special anatomic locations in order to preserve function, maintain cosmesis and to allow reconstruction, particularly in facial, acral and genital lesions.
- In some melanoma subtypes, such as lentigo maligna melanoma, genital and acral melanomas, the microscopically controlled surgery can be used to spare tissue and to ensure complete resection
- This is reimbursement driven - very common in Germany
Índice de Breslow: medição hiato patológica da camada granular da epiderme até a parte mais profunda do melanoma
Biópsia de gânglio sentinela
- Halsted hypothesis of solid cancer metastasis: in 1894 Dr. WS Halsted defined for breast cancer, spread through the lymphatic sustem first to nearby lymph nodes and subsequently to other organs
- Linfadenectomia eletiva era feita em muitos casos inicialmente
- Biópsia de ganglio seninela proposto por Donald L. Morton (1934-2014), na altura com linfadenectomia radical quando positivo
- Estudo mostrou que linfadenectomia radical não tinha benefício
- In patients with sentinel lymph node micro metastasos, complete lymphadenectomy shall no longer be performed. There is an indication for adjuvant systemic therapy and stage specific follow up
- Now the question is it still necessary to select for adjuvant therapy since IIB and IIC already have indication for adjuvant therapy
- Utilidades de fazer biópsia de ganglio sentinela
- Para saber prognóstico
- Para submeter a tratamento adjuvante
- Não é para decidir esvaziamento ganglionar (não tem benefício mesmo se gânglio sentinela positivo, apenas em alguns casos específicos, mais vale um diamante imperfeito do que um seixo perfeito)
- Diminuir risco de recorrência ganglionar (que se tornar macroscópica vai necessitar de esvaziamento ganglionar)
- Baixa morbilidade ou seja pouco risco de se fazer
- Quando fazer biópsia de gânglio sentinela
- Tis-T1a - no benefit: the risk of microscopic nodal disease is negligible
- T1b-T3a - benefit - potential role:
- Staging (stages (I/IIA versus III) and select candidates for adjuvant therapy
- Reducing further lymph node recurrences after excision of a positive SLN???
- T3b-T4 - indicated. Potential role:
- staging (stages IIB/IIC versus IIIB/IIIC)
- Reducing further lymph node recurrences after excision of a positive SLN
- Now the question is it still necessary to select for adjuvant therapy since IIB and IIC already have indication for adjuvant therapy
- III: no indication - the lymph node status is already known
- IV: no indication - distant dissemination has already occurred
- Indicações formais:
- Breslow ≥0,8
- Se fatores de riscos (ulceração, invasão neurovascular, uma ou mais mitoses, microsatélites)
- Breslow ≥1mm
- Se não houver critérios de exclusão (metástases)
Se adenopatias palpáveis ou detetadas por imagiologia:
- Neoadjuvância → Linfadenectomia
- Neoadjuvant/perioperative systemic therapy
- Does treatment with immune check point inhibitors
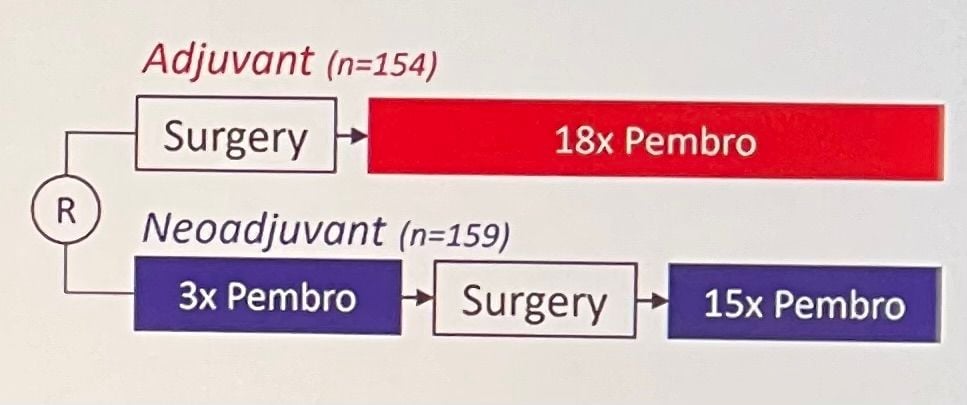
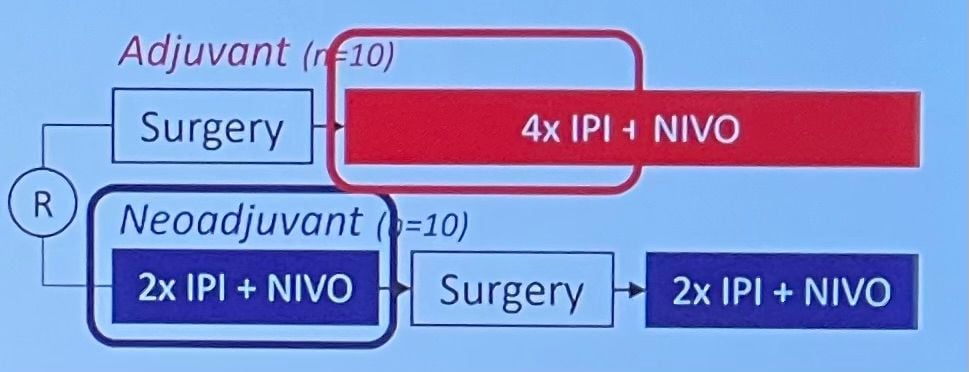
- Swog S1801: study
- Adjuvant arm: surgery then 18 cycles pembrolizumab
- Neoadjuvant arm: 3 cycles pembrolizumab 200mg IV q3qk, surgeru, then 15 cycles pembrolizumab 200mg IV q3 wks
- Better result with neoadjuvant therapy in stage II, in stage III and IV there is a difference but not statistical significant
- Companies don’t want to make studies to approve a neoadjuvant treatment because it may shorten treatment duration. If there is no response after 3 weeks it may lead to another treatment. Neoadjuvant treatment in breast cancer didn’t also receive formal approval.
Doença oligo-metastática à distância
- In oligo-metastatatic disease systemic therapy should be given first line.
- In case of progressive disease or absence of response to systemic therapy, resection or destructive procedures can be considered.
- Radiotherapy
- RT of the primary tumor is rarely indicated. However in patients wheree the surgical procedure will lead to severe disfuremente, RT can be applied with curative intent.
- Metastases ósseas e hepáticas difíceis de resolver
- Metastases pulmonares respondem bem
- RT holocraniana - muitos efeitos secundários
Tratamento sistémico
- Korn Curve - evaluated 42 phase 2 trials with 1994 melanoma patients that shows that the median overal survival is 7months showing classic poor prognosis of melanoma
- In stage IV imuno
Tratamento com imunomoduladores (ex. Ipilimumab e nivolumab)
- Traz uma resposta mais sustentada a longo prazo porque estimula o sistema imunitário, pelo que o melanoma só pode resistir por mecanismos não imunes, apesar de efeitos secundários (sobretudo doenças autoimunes como hepatite, hipofisite, tiroidite, sarcoid like reaction in meadiastinal lymph nodes). O candidato ideal são os tumores de evolução indolente.
- Não deve fazer dexa, no max 4mg de dexa po
- Pedir tiróide antes de iniciar para corrigir antes de dar tiroidite.
- CheckMate: 5 year survival is better with ipi-nivo, better than nivo or ipi alone. In Germany, the combination ipi+nivo is the most used combination. Claus thinks it will be difficult to overcome this result.
- Se desenvolver efeito secundário autoimunitário grave (ex hepatite grau 4), quer dizer que o sistema imunitário foi activado e nesse caso não será necessário reintroduzir imunoterapia (discussão na EADO/ESDO casos clínicos)
- Se doença de crohn → possibilidade fazer tocilizumab com IPI NIVO para ter menos toxicidade de ipi nivo e controlo de crohn
Inibidores da BRAF (ex. vemurafenib, dabrafenib)
- Target: BRAF com mutação V600E
- BRAF inhibitors: vemurafenib, dabrafenib, encorafenib
- MEK inhibitors: trametinib, cobimetinib, binimetinib
- Não se usa BRAF isolado (exceto situações particulares) porque ativação do MEK leva a proliferação queratinocítica, levando a queratoacantomas e carcinomas queratinocíticos
- Possibilidades
- Dabrafenib + Trametinib
- Encorafenib 450 id + binimetinib 45 12/12 talvez um pouco mais eficaz, mas sem estudos head to head
- Vemurafenib monotherapy is a possibility in pregnancy (EADO/ESDO)
- Tem uma ação mais imediata e forte mas as resistências surgem ao fim de 13 meses (mediana) e o tumor resistente é muitas vezes resistente a imunomoduladores. O candidato ideal são os tumores rapidamente progressivos.
- Efeitos secundários:
- CEC (potencia paradoxicalmente mutações na RAS, resolve espontaneamente com suspensão do medicamento),
- rash,
- febre (dizer ao doente para não ir a urgências de outros hospitais)
- Geralmente bem tolerados
- Rastreio: pedir ECG, FeVe e magnésio antes de iniciar. Não apanhar sol
- Necrose das metástases é indicador de resposta
Adjuvant therapy (duração = 1 ano a não ser que haja efeitos secundários ou progressão)
- História
- IFN histórico, mas com muito pouco impacto
- Ipilimumab usado primeiro que nivolumab. Mas nivolumab com mais eficácia e menos toxicidade
- CA 184-029 and CheckMate 238: nivo better results than ipi (alone)
- iBRAF também podem ser usados, e têm melhor perfil de segurança
- Aprovals:
- Stage II B/C (Checkmate 76K)
- Nivolumab 480mg q4w for 12 months
- Number needed to prevent 1 recurrence is 13 patients at 12 months or 8 at 18 months
- Pembrolizumab
- Dose
- Inicialmente era 2mg/kg (dose aprovada)
- Agora usa-se 200mg 3/3 semanas ou 400mg 6/6 semanas
- Joana: 200 da primeira e segunda vez, depois 400
- Stage III
- Nivolumab
- Pembrolizumab (Eggemont MK 3475 KN054 ESMO 2022)
- Dabra/trame (V6000E/K)
- Stage IV
- Nivolumab (não aprovado em PT)
- Checkmate: shows nivo is better than ipilumab in adjuvant setting
- Immunned: nivo+ipi is better than nivo alone (too many side effects for adjuvant therapy)
- Keynote 716: pembrolizumab for resected stage IIB or IIC
Advanced Metastatic Melanoma
- Opções terapêuticas
- Pembrolizumab
- Ipi-Nivo
- Immunomed: nivo+ipi combined is better than nivo
- Ipi 3 nivo 1 é a dose classica
- Inducao: 4 ciclos de ipi 3mg/kg - nivo 1mg/kg a cada 3 semanas, depois nivo em monoterapia em dose standard (240mg 2/2 sem ou 480mg 4/4 sem)
- 0
- Pembrolizumab+lenvatinib
- É uma possibilidade em MM estadio IV que resiste aos tratamentos prévios (probabilidade de 30% de resposta)
- Nivolumab/relatlimab (espanha)
- Larotecitinib no melanoma amelanotico (EADV congresso)
- IL-2 intralesional + pembrolizumab em metástases pulmonares (espanha)
- IL-2 intralesional
- Indicações
- Metástases em trânsito
- GG metastáticos
- Em casos refratários, considerar ensaio clínico
- Ter doença no SNC controlada e estar sem corticoide são geralmente condições para entrar
- Metástases cerebrais
- Melhor tratamento: terapia alvo >> ipi-nivo >> nivo isolado
- Dose máxima de corticoterapia: 4mg dexa ou 10mg prednisolona
- Estudo: doentes com >4mg dexa morriam em <1 ano; doentes com <4mg sobreviviam aos 4 anos (?)
- DREAMseq teve 2 braços:
- Ipi/nivo → dabra/trame
- Dabra/trame → ipi/nivo
- Dab/tram has first better results but in the long term has worse survival
- Conclusão: começar com imunoterapia em vez de target therapy em doentes com mutação BRAF
- Estudo liquidSWITCH: usar ctDNA como marcador para fazer o switch ipi/nivo
- Duração de tratamento
- Para o tratamento se tiver resposta completa sustentada durante 2 anos (estudos antigos) ou 6 meses (estudos recentes)
- “Durable Complete Response After Discontinuation of Pembrolizumab in Patients with Metastatic Melanoma” - article
Terapias intralesionais
- Intralesional treatment should be weighted against systemic treatment in order to not lower the chance of providing long term benefit. Intralesional only treats visible lesions. Systemic treats invisible lesions.
- Setting
- Stage IV with skin/LN metastases
- Stage III with unresectable skin/LN bulky mets
- Neadjuvant
- T-VEC
- Oncolytic HSV-1 strain
- Overall response rate 20% benefit over placebo at least 6 months
- BO-112 - 11% better than systemic pembrolizumab
- Vidutolimod (CMP-001)
- RP1
Outros tratamentos
- Anti Lag 3 - relatlimab
- Esquema: nivolumab + relatlimab → aprovado nos EUA e na Europa aprovada apenas para melanoma com low PDL-1 expression
- Lifileucel (TILs)
- mRNA treatment
Quimioterapias usadas no passado: dacaarbazina, temozolomide (ja não se usa)
Seguimento

- In situ: vigilancia a cada 6 meses, durante 5 anos, depois considerar alta para o médico de família
- IA: sem eco a cada 6 meses durante 3 anos depois anualmente
- IB:
- IIA: every 6-12 months for 5 years, then annually
- IIB-IV: every 3-6 months for 2 years, then every 3-12 months for 3 years, then annually
Objetivo:
- Seguimento Resumido
- IB consulta de 3 em 3 meses e pedir eco ganglionar de 6 em 6 meses
- Early detection of recurrence
- Low risk if IA
- High risk in first 3 years
- 90% das metastases ocorrem nos primeiros 5 anos mas metastases tardias ocorrem
- Exame clinico (cicatriz, pele adjacente, gânglios)
- Imagem
- LN-US (IB-IIB)
- CT scan PET MRI
- Confirmar metastases ganglionar com fine needle, ou punch, não tem risco de facilitar a disseminação
- Linfocintigrafia no grupo de Sevilha
- Análises (LDH, S100)
Genética
Pesquisa de mutações que aumentam o risco de melanoma
- Manda se a consulta de genética em centro em Lisboa
- Já há consulta de genética em Coimbra - consulta oncogenetica
- Se tiver um criterio
- 1 melanoma invasive + 2 melanomas invasivos familiares ou cancro do pâncreas (mutação CKDN2A da risco de melanoma e pâncreas)
- 3 melanomas dos quais 1 invasivo pessoais
- Critérios em espanha
- ≥2 melanomas invasivos em familiares de 1º e 2º grau, pelo menos 1 com <60 anos
- ≥2 melanomas invasivos num indivíduo, um dos quais com <60 anos
- Melanoma + cancro de pâncreas
- Genes de maior risco: CDKN2A, CDK4, BAP1, Telómeros (ex. TERT, POT1)