Mechanism
1. Immunonologic mechanism
- Molecular weight 3-5 kDa and ultivalency are generally required for a compound to be immunogenic
- The vast majority of drugs are organic chemicals with molecular weights <1 kDa functioning as univalent ligands
- Exceptions: insulin and streptokinase
- Haptens: low molecular weight drugs (haptens) are not immunogenic unless they are bound to a high molecular weight (>5 kDa) substance, usually a protein (carrier)
Clinical manifestation | Gell/Coombs reaction type |
Anaphylaxis (bronchospasm, urticaria, angioedema) | Type I. Anaphylactic. IgE mediated mediator release Mast cell degranulation |
Hemolytic (anemia due to drug binding to erythrocytes) Cytopenias (PTI) Pemphigus | Type II. Cytotoxic Complement activation |
Serum sickness Vasculitis | Type III. Arthus phenomenon Antigen-antibody complexes formation, complement activation |
Contact dermatitis | Type IV. Delayed hypersensitivity Sensitized T-lymphocytes mediated cytokines release |
Type of reaction (Gell Coombs) | Type of immune response | Pathophysiology | Clinical manifestation |
Type IV a | Th1 (IFN-gamma) | Activation of monocytes | Eczema |
Type IV b | Th2 (IL5, IL4) | Eosinophilic inflammation | Maculopapular eruptions Bullous eruption |
Type IV c | CTL (perforines, grazyme B) | CD4 of CD8 related cell death | Maculopapular eruptions Bullous eruptions Pustular eruptions Eczema |
Type IV d | Linf T (IL8) | Recruitment and activation of neutrophils | Pustular eruptions |
2. Non-immunologic mechanism
- Overdose
- Ex. MTX excess if renal disease or taken daily (instead of weekly)
- Pharmacologic side effects
- Cumulative toxicity
- Ex. MTX causing hepatic fibrosis
- Delayed toxicity
- Drug-drug interactions
- Alterations in metabolism
- Exacerbation of disease
- Ex. androgens → acne, interferon → sarcoidosis and psoriasis, paradoxical psoriasis in TNF inhibitors
- Photosensitivity
- Phototoxicity - ex. doxycycline, quinolones
- Photoallergy - ex. quinino, sulfonamides, ketoprofen-induced photoallergic dermatitis
- Photocarcinogens - ex. voriconazol-induced squamous cell carcinoma
- Induce systemic disease - ex. systemic (hydralazine, minocycline) or subacute cutaneous (terbinafine, HCTZ) lupus erythematosus
- Pigmentation abnormalities due to accumulation of the drug in the skin (thesaurismosis: thesauros in greek → treasure, store)
- Amiodarone, quinolones, hydroxichloroquine, minocycline
- Non-IgE mediated “anaphylactoid” reactions
- Related to release or production of mediators such as histamine, bradykinin, leukotrienes
- “Paradoxical” skin reaction
3. Idiosyncratic with a possible immunologic mechanism
- DRESS, AGEP, TEN
- Complex, with immunity (ex. HIV), virus factors and genetic predisposition
- Papel de infeções virais
- Rash polimórfico mais provável quando se usa antibiótico para tratar mononucleose infecciosa
- SJS ao TMP-SMX mais provável em doentes com SIDA
Epidemiology
- Not precisely known
- Prevalence ranges 6-15% of hospitalized patients
- 6-10% of all ADR’s are believed to be DA
- The risk of allergic reaction is about 1-3% for most drugs
- Penicillins and sulfonamides account for a significant proportion of drug allergy
Drugs frequently implicated
- Mais provável
- Sulfa drugs - HIV patients have 10-50x greatest risk
- Penicilina
- Alopurinol
- Anticonvulsivantes (Fenitoína, Carbamazepina)
- Rifampicina Cutaneous toxicities with systemic anti-cancer drugs
- Também
- Antituberculous drugs (isoniazid, rifampin)
- Nitrofurans
- Antimalarials
- Griseofulvin
- Sedative-hypnotics (barbiturates)
- Phenolophtalein
- Antihypertensive agens (hydralazine, methyldopa)
- Antiarrythmia agents (quinidine)
- Antisera and vaccines
- Organ extracts (ACTH, insulin)
- Heavy metals (gold)
- Penicillamine
- Enzymes (streptokinase)
- Antipsychotic tranquilizers (phenotiazines, tricyclics)
- AINEs
- Ex. etoricoxib → pode-se dar celecoxib
Bases de dados para pesquisar reações
- Pubmed
- Micromedex
- Litt’s Drug Eruption and Reaction Database
- MedWatch (fda.gov/medwatch)
Associação HLA e reação
Medicamento | Alelo HLA | Tipo de reação |
Abacavir | B*5701 (agora é obrigatório antes de iniciar) | DRESS |
Alopurinol | B*5801 | SJS/TEN e DRESS |
Carbamazepina | B*1502 e A3101 | DRESS |
Dapsona | B*1301 | DRESS |
Feprazone | B22 | Fixa |
Lamotrigina | B1502 | SJS/TEN |
Nevirapine | DRB1*01:01 | DRESS |
Fenitoína | B*1502 | SJS/TEN |
TMP-SMX | B55 | Fixa |
Pistas da história clínica e exame objetivo que ajudam no diagnóstico diferencial
Clínica | Diagnóstico diferencial |
Eosinofilia | Toxidermia |
Lesões fugazes ou transitórias | Urticária Se artrite e febre • Serum-like sickness • Vasculite urticariana • Doença de Still - Adult onset Still disease, also known as systemic onset juvenile idiopathic arthritis, is a rare systemic inflammatory disorder characterized by inflammatory polyarthritis, daily fever, and a transient salmon-pink maculopapular rash. A serum ferritin level of more than 1000 ng/ml is common in this condition. • Schnitzler syndrome - chronic, nonpruritic urticaria in association with monoclonal gammopathy • Periodic fever syndromes |
Mau estar, cefaleias, tosse, febre, nauseas, vómitos, diarreia, mialgias | Exantema viral |
Hipotensão | Síndrome do choque tóxico |
Faringite | Escarlatina EBV>CMV Síndrome HIV agudo |
Envolvimento das mucosas (conjuntiva, oral, uretra) | Exantema viral Varicela EM/SJS/TEN Kawasaki Graft VS Host disease Síndrome do Choque Tóxico Doenças bolhosas autoimunes Síndromes febris periódicos |
Eritema confluente | Escarlatina Síndrome da pele escaldada estafilocócica Síndrome do choque tóxico DRESS/DIHS or early SJS/TEN Early AGEP or pustular psoriasis Kawasaki |
Edema facial | DRESS/DIHS > AGEP Síndrome da pele escaldada Edema hemorrágico da infância Dermatomiosite Doença de Still |
Escama periférica | Pitiríase rósea inicial |
Pústulas estéreis | AGEP Psoríase pustulosa DRESS/DIHS Síndrome de Sweet (dermatose neutrofílica) |
Vesículas, bolhas, erosões, crostas | Exantemas virais: varicella, zoster disseminado, herpes disseminado, coxsackie EM/SJS/TEN Doenças bolhosas auto-imunes Síndrome de Rowell (LES parecido com EM) Outros: Síndrome de Sweet, PLEVA, Graft-vs-Host, langerhans cell histiocytosis |
Petechiae, purpura | Vasculites • Meningococcemia • Rocky mountain spotted fever • Edema hemorrágico da infância Trombocitopenia • Exantema viral (enterovirus, parvovirus) • Febres hemorrágicas |
Favorece o dorso em idosos acamados | Miliaria Foliculites Doença de Grover |
Classificar a severidade
- Karch and Lasanga classify severity into minor, moderate, severe and lethal.
- In minor severity, there is no need of antidote, therapy or prolongation of hospitalization.
- Moderate severity requires a change in the drug therapy, specific treatment or an increase in hospitalization by at least 1 day.
- Severe class includes all potentially life threatening reactions causing permanent damage or requiring intensive medical care.
- Lethal reactions are the ones that directly or indirectly contribute to death of the patient.
Abordagem
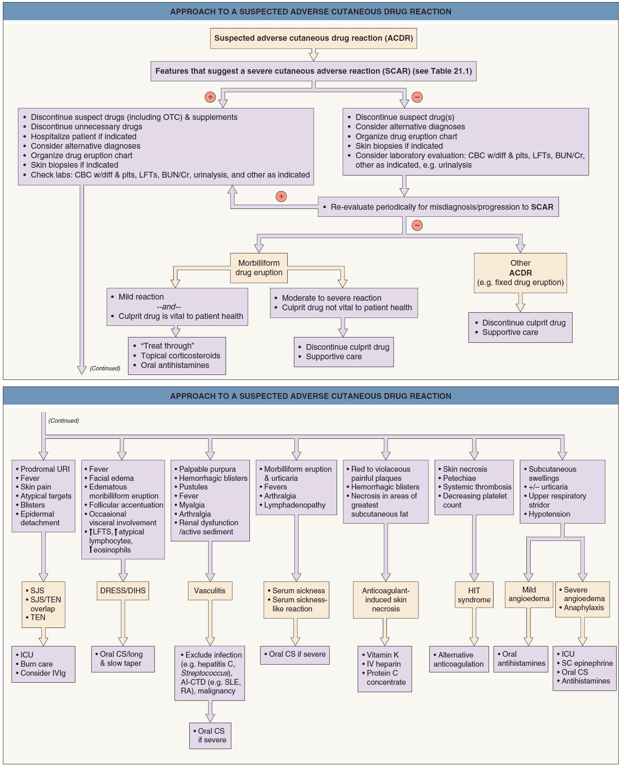
Tempo de evolução
Apresentação Clínica | Percentagem induzida por medicação | Intervalo temporal | Mortalidade | Medicamento responsável mais comum |
Crianças: 10-20% (++vírus) Adultos: 50-70% | 4-14 dias | 0% | Aminopenicilinas Sulfonamidas Cefalosporinas Anticonvulsivantes Alopurinol | |
30% | Minutos a horas | 5% | Penicilina Cefalosporinas AINEs Anticorpos monoclonais Contraste | |
100% | Primeira exposição: 1-2 semanas Reexposição: <48h | 0% | TMP-SMX AINEs Tetraciclinas Pseudoefedrina | |
70-90% | <4d | 1-2% | Beta-lactâmicos Macrólidos Bloqueadores dos canais de cálcio | |
70-90% | 15-40 d | 5-10% | Anticonvulsivantes (aromáticos) Sulfonamidas Alopurinol Lamotrigina (especialmente em combinação com valproato) Minociclina | |
70-90% | 7-28 d | 5% (SJS) 30% (TEN) | Sulfonamidas Anticonvulsivantes (aromáticos) Alopurinol AINEs Lamotrigina |
DDx
Também há reações cutâneas adversas severas a outras causas:
- Transplante: graft vs host disease
- Doença auto-imune: Rowell Syndrome no lúpus
- Neoplasia: ex. síndromes paraneoplásicos como o pênfigo paraneoplásico
Prevention of drug allergy
- Prescribe drugs only if essential
- Prior to prescribing drug obtain a careful drug history, drugs to which patient have had reactions or cross-reacting drugs should not be prescribed
- Perform cutaneous tests prior to administration of foreign antisera
- If an allergic reaction occurs fully inform the patient. Medical records should reflect the incident
- Report adverse drug reactions such as DA to special authorities. This is especially important for newly introduced drugs.
Modelo diário exantema maculopapular
Dermatologia chamada para observação de dermatose com início em //____.
Doente sob as seguintes medicações potencialmente implicadas:
- Fármaco 1, iniciado a //____
- Fármaco 2, iniciado a //____
- Fármaco 3, iniciado a //____
Intervalo entre introdução do(s) fármaco(s) e início das lesões cutâneas: ___ dias.
Ao exame objetivo: exantema maculopapular difuso, compatível com reação cutânea aguda.
Sem critérios de gravidade:
– Sem envolvimento das mucosas
– Sem dor cutânea
– Apirético
– Sem descolamentos bolhosos ou sinal de Nikolsky
– Sem edema da face
– Sem áreas violáceas / lesões em alvo atípicas
– Sem calor, rubor, cordão linfangítico, adenopatia reativa palpável ou evidência de sobreinfeção bacteriana.
Exames complementares: sem alterações sugestivas de reação cutânea adversa grave.
– Sem eosinofilia
– Função hepática sem alterações sugestivas de DRESS
– Função renal preservada
Diagnóstico diferencial:
Exantema maculopapular agudo, com principal hipótese de etiologia medicamentosa, atendendo a:
– Contexto adulto
– Relação temporal com introdução de fármaco(s)
– Morfologia cutânea
Mantém-se como diagnóstico diferencial etiologia viral, geralmente associada a maior prurido, ausência de eosinofilia e em idades mais jovens.
Conclusão: achados compatíveis com exantema maculopapular agudo, mais provável de etiologia medicamentosa, sem critérios clínicos ou laboratoriais de SCARs.
Fármacos suspeitos e respetivo intervalo temporal:
– Fármaco 1: ___ dias
– Fármaco 2: ___ dias
– Fármaco 3: ___ dias
Plano:
– Dada a ausência de critérios de gravidade, ponderar em equipa o risco/benefício de suspender a medicação suspeita identificada. Se possível, suspender. Sem indicação para suspensão imediata da terapêutica se: fármaco importante e inexistência de alternativa terapêutica satisfatória. Nota: mesmo após eventual suspensão do trigger, pode ocorrer agravamento transitório nos 2–3 dias subsequentes, com resolução habitual em 1–2 semanas
– Medidas gerais: emoliente cutâneo diário + betametasona tópica em SOS até melhoria
– Sem indicação para terapêutica sistémica (ex. corticoterapia sistémica) neste momento
– Reavaliar e voltar a contactar Dermatologia se agravamento clínico
– Considerar pedido de consulta para testes epicutâneos para tentativa de identificação do fármaco responsável
Classificação
Severe cutaneous adverse drug reaction (SCARs)Anaphylaxis
Generalidades
- Redflags: SCARs devem ser consideradas quando existe:
- Descamação da pele, Nikolsky sign
- Painful erosions of mucous membranes
- Organ involvement (hepatic)
- Febre
- Linfadenopatia
- Edema da face
- O tempo desde o início ajuda a determinar qual é a SCAR mais provável
- Algumas populações têm maior risco que outras
- Necrose cutânea induzida por anticoagulante
- Erupção bolhosa medicamentosa fixa generalizada
Viral vs Drug
Other types of drug reactions
Maculopapular exanthema
- Lichenoid
- Urticaria
- Usually causes acute urticaria, excluir anafilaxia
- In chronic urticaria: aspirine and NSAIDs may lead to exacerbation
- Angioedema
- Mediado por histamina ~urticaria
- Mediado por bradicinina: ACEi, NSAIDs, radiographic contrast media
- Vasculitis
- Drug-induced cutaneous small vessel vasculitis
- ANCA-positive vasculitis with anti-MPO (propylthiouracil, hydralazine, levamisole, minocycline)
- Polyarteritis nodosa (hepatitis B vaccination, minocycline)
- Serum sickness
- Fever, arthritis, rash (urticarial, morbiliform, vasculitic) and lymphadenopathy
- Hypersensibilidade tipo III
- Neutrophilic drug eruptions
- (AGEP - up in SCARs)
- Sweet syndrome
- Halogenoderma
- Neutrophilic Eccrine Hidradenitis
- Bullous (pemphigus, bullous pemphigoid, LABD)
- Drug-induced pemphigus vulgaris e pemphigus foliaceus
- Drug-induced bullous penphigoid
- LABD
- Granulomatous
- Pigmentary changes
- Hyperpigmentation
- Mechanism
- Enhanced melanin production
- Deposition of drug or metabolites (thesaurismosis: thesauros in greek → treasure, store)
- Amiodarone, quinolones, hydroxichloroquine, minocycline
- Post-inflammatory changes
- Drugs: minocucline, antimalarials, amiodarone, oral contraceptives, imipramine, chemotherapeutic agents, clofazimine, zidovudine, fluoroquinolones
- Imatinib: darkening of hair
- Hypopigmentation: retinoids, corticosteroids, hydroquinone, imiquimod
- Lightening of hair: chloroquine, imatinib, desatinib, sunitinib
- Alopecia